Pengantar Minggu Ini (31 Desember 2013 – 6 Januari 2014)
| Website ini akan update setiap Selasa pagi. Nantikan Informasi terbaru setiap minggunya. | |||
|
Selamat Tahun Baru 2014!
Bulan lalu, Physician Practice merilis hasil survei tentang insentif dokter. Survei ini melibatkan 1.500 orang dokter dengan berbagai keahlian dari berbagai negara bagian di Amerika Serikat, juga disitasi oleh AMA (Asosiasi Dokter AS) dan menjadi referensi bagi banyak praktisi untuk menentukan besaran insentif dokter. Salah satu hal menarik dari hasil survei ini adalah ternyata pendapatan dokter keluarga bisa jauh melampaui pendapatan seorang internist atau dokter anak. Silahkan ikuti hasil survei selengkapnya disini.
Tidak ada satupun dokter atau petugas kesehatan lainnya yang ingin pasiennya celaka. Oleh karena itu, keselamatan pasien menjadi isu penting dan terus menerus disosialisasikan dalam lingkungan fasilitas kesehatan. Kerjasama antara Patient Safety Movement Foundation dengan The Joint Commission Center for Transforming Healthcare telah menghasilkan daftar sepuluh isu terpenting terkait keselamatan pasien yang harus diwaspadai di tahun 2014 mendatang. Apa saja kesepuluh isu tersebut? Silahkan ikuti selengkapnya disini. + Artikel
+ Arsip Pengantar Minggu Lalu |
|||
|
|
Improving Patient Worker and Safety |
|
Monograph: Tips for Making your Health Center Age-Friendly |
Hopsitals must provide seven days of care or face penalties

The district’s hospitals will have to make senior doctors, routine treatments and diagnostic tests available at weekends under NHS reforms.
Mid Yorkshire Hospitals Trust, which runs Pinderfields, Pontefract and Dewsbury hospitals, will be required to increase weekend care to ensure key services are available seven days a week.
Hospitals will be contractually bound to run a full service all week – and failure to do so could cost them millions of pounds in penalties.
The plans were agreed by NHS England last week, to cut increased death rates in hospitals at weekends, although Mid Yorkshire was recently praised for cutting weekend death rates by NHS analysts.
Wakefield councillors will discuss the move at a meeting of the Adults and Health overview and scrutiny committee on January 9.
A report to the meeting said: “Under the plan, within three years all patients admitted to a hospital ward as an emergency will see a consultant within 14 hours, and those already in hospital will be reviewed by one every 24 hours.
“Routine surgery will also be available for minor conditions, such as hernias, as well as blood tests, heart checks and biopsies, saving patients from having to take time off work.
“Services such as X-rays, ultrasounds, CT and MRI scans will be carried out promptly at weekends following the review.”
The report said the changes would add around two per cent to hospitals’ annual running costs.
A clause in some contracts which says NHS trusts cannot force consultants to work at weekends could also be scrapped.
And organisations which fail to provide enough consultants on weekends could be prevented from having contracts to train more junior doctors.
Hospitals will also be unable to achieve the highest ratings with NHS watchdog the Care Quality Commission unless they meet a condition which states: “For acute services to be judged safe, they have to be safe 24-7”, the report added.
Mid Yorkshire was named as one of 12 trusts which had improved death rates among emergency patients at weekends by health service monitor Dr Foster three weeks ago.
The trust also improved its overall Hospital Standardised Mortality Ratio (HSMR), a measure of deaths of patients while in hospital care.
Mid Yorkshire had an overall HSMR of 97, below the national average of 100 and down from 108 a year ago.
The Trust’s weekend HSMR score was 99.
Source: wakefieldexpress.co.uk
JKN Diterapkan, DKI Gandeng FKUI dan RSCM

JAKARTA, KOMPAS.com – Pemerintah Provinsi (Pemprov) DKI Jakarta menggandeng Fakultas Kedokteran Universitas Indonesia (FKUI) dan Rumah Sakit Cipto Mangunkusumo (RSCM) untuk pelaksanaan Jaminan Kesehatan Nasional (JKN) pada 2014.
“FKUI akan mengawasi di lapangan bagaimana implementasi SDM dan tugas untuk JKN,” kata Wakil Gubernur DKI Jakarta Basuki Tjahaja Purnama, di Balaikota Jakarta, Jumat (27/12/2013).
Nantinya, petugas dari FKUI akan mendatangi puskesmas di Jakarta untuk memantu pelaksanaan JKN oleh para petugas. “Kalau ditemukan ada Kepala atau petugas Puskesmas yang tidak menurut sama pasien, laporkan ke kami. Bisa saja langsung kami ganti,” ujar Basuki.
Dekan FKUI Ratna Sitompul mengatakan fakultasnya akan melakukan evaluasi ke bebeberapa puskesmas. Poin evaluasi, sebut dia, antara lain kelengkapan puskesmas dan ketersediaan sumber daya manusianya. Hasil evaluasi akan dilaporkan kepada Kepala Dinas Kesehatan DKI Jakarta.
Selain itu, ujar Ratna, FKUI juga akan mengirim calon petugas senior ke puskesmas-puskemas itu. Pelatihan juga akan digelar FKUI untuk para dokter puskesmas. “Untuk meningkatkan kualitas dan kapasitas puskesmas sebagai gerbang kesehatan di Jakarta,” ujar dia.
KJS bisa melebur ke JKN
JKN merupakan program jaminan kesehatan yang akan diterapkan secara nasional dan akan ditangani oleh Badan Penjamin Kesehatan Nasional (BPJS) yang sebelumnya merupakan PT Askes. Penerima JKN di Jakarta sebanyak 1,2 juta orang.
Sebelumnya, Pemprov DKI Jakarta telah memiliki program jaminan kesehatan berupa Kartu Jakarta Sehat (KJS). Lewat KJS, 3,5 warga Jakarta berhak mendapat pelayanan kesehatan gratis di puskesmas dan rumah sakit kelas III di seluruh Jakarta.
Basuki mengatakan rumah sakit yang akan melebur pelayanan KJS ke JKN adalah Rumah Sakit Fatmawati di Jakarta Selatan. Peleburan akan dilakukan bersamaan dengan penerapan JKN, yaitu pada 1 Januari 2014.
Dengan adanya JKN, kata Basuki, KJS dapat dipakai untuk program preventif kesehatan. Basuki mengaku selama penerapan KJS kerap mendapat laporan tentang banyaknya pasien obesitas dan tekanan darah tinggi yang ingin juga mendapatkan fasilitas KJS.
Sumber: kompas.com
Isu Keselamatan Pasien 2014
TERPENTING 2014:
ISU KESELAMATAN PASIEN
Tidak ada satupun dokter atau petugas kesehatan lainnya yang ingin pasiennya celaka. Oleh karena itu, keselamatan pasien menjadi isu penting dan terus menerus disosialisasikan dalam lingkungan fasilitas kesehatan. Berbagai metode dan pendekatan diciptakan dan terus-menerus disempurnakan untuk mencapai titik terendah angka kejadian tak diinginkan yang masih mungkin untuk dicapai. Penggunaan teknologi dan sistem keselamatan dimaksimalkan untuk meningkatkan outcome pelayanan. Bagaimanapun juga, hambatan untuk melaksanakan pelayanan yang safe justru ada pada para klinisi yang berinteraksi dengan pasien selama mereka dirawat di RS. Hal ini disampaikan oleh Linda Butler, MD, Chief Medical Officer di Rex Hospital, Raleigh.
Kerjasama antara Patient Safety Movement Foundation dengan The Joint Commission Center for Transforming Healthcare telah menghasilkan daftar isu terpenting terkait keselamatan pasien yang harus diwaspadai di tahun 2014 mendatang, sebagaimana dilansir pada laman beckershospitalreview.com. Susunan daftar ini tidak menunjukkan urutan kepentingan isu yang bersangkutan.
1. Infeksi yang berhubungan dengan pelayanan kesehatan
Menurut pusat pengendalian dan pencegahan penyakit, 5% dari seluruh pasien rawat inap mengalami ini. Menurut The Association for Healthcare Research and Quality, biaya rata-rata yang ditimbulkannya mencapai puluhan ribu dolar. Kesulitan menurunkan angka infeksi ini terjadi karena meningkatkan resistensi terhadap berbagai obat (multi-drugs), yang salah satunya merupakan kontribusi dari peresepan dan penggunaan antibiotik yang kurang terkendali. Maka, diperlukan solusi jangka panjang untuk mengendalikan multi-drug resistance.
2. Komplikasi operasi
Meskipun kejadian tertinggalnya benda asing dalam tubuh pasca operasi, serta operasi salah sisi atau salah orang sangat jarang terjadi, namun fatal sekali bila betul-betul terjadi. Salah satu cara menghindari benda tertinggal adalah menghitung seluruh peralatan yang digunakan sebelum dan sesudah operasi. Adanya perencanaan dan perhatian yang baik dari semua anggota tim bedah saat ini dipandang sebagai satu-satunya solusi terbaik untuk menurunkan komplikasi pasca operasi.
3. Komunikasi hand off
Hand off yang dilakukan dengan buruk akan menghasilkan error mayor maupun minor, yang berdampak pada meningkatnya LOS dan biaya. Menurut The Joint Commission, sejak awal data dikumpulkan di tahun 1990-an, isu ini telah menjadi akar penyebab utama malpraktik yang berakhir ke ranah hukum. Memperbaiki sistem komunikasi perlu ditunjang oleh budaya safety yang kuat dan hubungan kerja yang baik.
4. Diagnosis
Diagnosis yang tidak tepat dapat berakibat fatal bagi pasien, sebaik apapun tindakan medis dilakukan. Kejadian salah diagnosis paling sering terjadi pada congenital heart disease dan sepsis, yang berakibat fatal karena pasien sulit diselamatkan jika terlambat dideteksi. Perlu ada perbaikan cara mendiagnosis untuk mengurangi kesalahan ini.
5. Medication errors
Meningkatnya angka komorbiditas menyebabkan pasien perlu mengkonsumsi obat lebih banyak dibandingkan satu dekade lalu. Hal ini tentu saja meningkatkan risiko terjadinya efek samping obat yang buruk. Oleh karena itu, penting untuk mengetahui detail riwayat pengobatan pasien, proses rekonsiliasi saat pasien mengalami transisi (dari RS ke rumah, misalnya) serta edukasi pasien untuk mengurangi risiko ini.
6. Kegagalan menerapkan budaya keselamatan
Budaya keselamatn pasien yang kuat akan memberi peluang terdeteksinya dan dianalisisnya kesalahan lebih dini dan penyebab masalah diselesaikan sampai ke akarnya. Sayangnya, masih sangat banyak klinisi yang lebih suka tidak melaporkan kejadian tidak diinginkan. Model yang disarankan oleh The Joint Commission meliputi empat langkah, yaitu: merencanakan perubahan, menginspirasi orang-orang untuk berubah, mensosialisasikan framework dan mendukung perubahan pada saat dimulai maupun setelahnya.
7. Ketiadaan interoperabilitas
Interoperabilitas adalah kapabilitas dari suatu produk atau sistem yang antar-mukanya diungkapkan sepenuhnya untuk berinteraksi dan berfungsi dnegan produk atau sistem lain, kini atau dimasa mendatang, tanpa batasan akses atau implementasi (http://interoperability-definition.info/id/).
Definisi ini lebih mudah dipahami melalui gambar berikut.
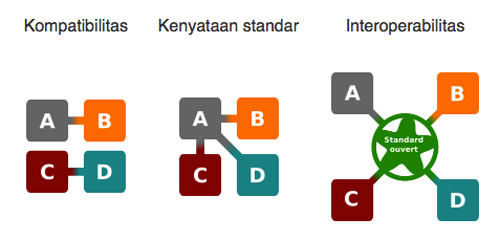
Sumber: http://interoperability-definition.info/id/
Dalam hal ini, penerapan rekam medis elektronik yang canggih namun belum sempurna untuk menghindari terjadinya kesalahan. Salah satu penyebabnya adalah karena antar-vendor tidak saling berkomunikasi sehingga sulit untuk melakukan data-sharing antar sistem yang dikembangkan oleh vendor yang berbeda. Padahal, jika ada interoperabilitas yang tuntas, akan menghemat anggaran hingga USD 30 miliar setahun. Mengingat kebutuhan untuk data-sharing semakin meningkat, saat ini banyak vendor yang mulai melakukan investasi pada platform yang memungkinkan terjadinya interoperabilitas yang lebih baik.
8. Pasien jatuh
Kejadian pasien jatuh sering dialami oleh pasien lansia, meskipun pasien pada usia yang lebih muda juga berisiko terhadap hal ini. Untuk mengurangi kejadian ini, perlu ada screening pasien yang berisiko jatuh, misalnya pasien demensia, tekanan darah rendah atau yang mobilitasnya sudah berkurang. Seringkali keputusan investasi terkait hal ini dilematis; di satu sisi mengurangi jumlah perawat untuk menghemat anggaran agar bisa dialokasikan di tempat lain, namun ini berarti mengurangi pengawasan pada pasien yang dapat meningkatkan risiko safety, salah satunya adalah pasien jatuh.
9. Adanya pilihan terapi yang lebih baik
Sering kali penggunaan pemeriksaan atau obat-obatan yang berlebihan menjadi pangkal dari masalah keselamatan pasien. Contoh paling mudah dan banyak terjadi akhir-akhir ini adalah penggunaan produk darah yang berlebihan. Pilihan terapi yang lebih baik berpotensi untuk mengurangi harm pada pasien dan juga mengurangi biaya yang harus dikeluarkan oleh rumah sakit dalam merawat pasien.
10.Tanda kelelahan
Menurut The Joint Commission, 85-99% dari sinyal alarm (pada tubuh pasien) tidak memerlukan intervensi klinis. Namun, antara Januari 2009 hingga Juni 2012 komisi ini mencatat setidaknya 98 sentinel events terkait dengan kelelahan dalam mengamati alarm pasien, dan 80 diantaranya berakhir dengan kematian pasien. Menurut The Joint Commission, membuat guideline untuk untuk menyesuaikan settingan alarm dapat mengurangi masalah ini.
Sebenarnya RS secara alamiah selalu berupaya untuk mengingkatkan keselamatan pasien. Namun kenyataan berkata lain, dimana kematian pasien yang sebenarnya dapat dicegah justru meningkat. Patient Safety Movement Foundation menemukan bahwa para klinisi dan pihak lain dalam komunitas pelayanan kesehatan sering mengingkari kenyataan bahwa medical error adalah bagian dari praktek kedokteran. Perbaikan keselamatan pasien berarti menciptakan budaya keselamatan diseluruh bagian organisasi, membangun komitmen yang terukur, menciptakan solusi dan membagikan kesuksesan.
Bagaimana dengan rumah sakit anda? Isu-isu keselamatan pasien apa yang perlu mendapat perhatian di tahun 2014 ini? (pea)
Survei Kompensasi Dokter 2013
Survei Kompensasi Dokter 2013
Physician Practice
Bulan lalu, Physician Practice merilis hasil survei tentang insentif dokter. Physician Practice adalah sebuah media online yang berbasis di Baltimore. Media ini menyediakan sumber daya manajemen praktis bagi para dokter berupa ide dan berbagai solusi. Survei insentif dokter yang dirilisnya bulan November lalu melibatkan 1.500 orang dokter dengan berbagai keahlian dari berbagai negara bagian di Amerika Serikat, juga disitasi oleh AMA (Asosiasi Dokter AS) dan menjadi referensi bagi banyak praktisi untuk menentukan besaran insentif dokter.
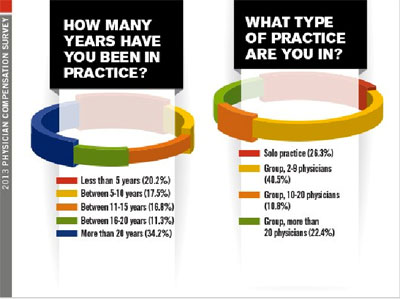 Para dokter yang menjadi responden dalam survei ini terdiri dari dokter umum, Spesialis Penyakit Dalam, Dokter Anak, Psikiatri dan lainnya. Lebih dari 20% dokter memiliki full-time-equivalent income (termasuk bonus) pada kisaran USD 200,001-300,000 (atau sekitar Rp 2,5-3,6M dengan kurs saat ini) pada tahun lalu. Full-time-equivalent (FTE) adalah unit yang mengindikasikan beban kerja seorang karyawan (atau siswa) sedemikian rupa sehingga dapat dibandingkan, biasa digunakan untuk mengukur keterlibatan seseorang dalam suatu proyek atau untuk menyelusuri penguarangan biaya. FTE 1.0 artinya seseorang bekerja secara full-time, sedangkan FTE 0.5 artinya ia hanya bekerja separuh dari jam kerjanya (wikipedia). Dalam hal ini, hasil survei di atas menunjukkan pendapatan yang diterima dokter dalam setahun dibandingkan dengan FTE-nya. Ada kurang lebih 8-14% dokter yang menerima income ≤ USD 100,000 setahun.
Para dokter yang menjadi responden dalam survei ini terdiri dari dokter umum, Spesialis Penyakit Dalam, Dokter Anak, Psikiatri dan lainnya. Lebih dari 20% dokter memiliki full-time-equivalent income (termasuk bonus) pada kisaran USD 200,001-300,000 (atau sekitar Rp 2,5-3,6M dengan kurs saat ini) pada tahun lalu. Full-time-equivalent (FTE) adalah unit yang mengindikasikan beban kerja seorang karyawan (atau siswa) sedemikian rupa sehingga dapat dibandingkan, biasa digunakan untuk mengukur keterlibatan seseorang dalam suatu proyek atau untuk menyelusuri penguarangan biaya. FTE 1.0 artinya seseorang bekerja secara full-time, sedangkan FTE 0.5 artinya ia hanya bekerja separuh dari jam kerjanya (wikipedia). Dalam hal ini, hasil survei di atas menunjukkan pendapatan yang diterima dokter dalam setahun dibandingkan dengan FTE-nya. Ada kurang lebih 8-14% dokter yang menerima income ≤ USD 100,000 setahun.
Diantara mereka, sekitar 34% telah menjalani praktek lebih dari 20 tahun dan ada 20% yang praktek kurang dari 5 tahun. Selebihnya telah menjalani praktek selama kurun waktu 5-20 tahun. Kebanyakan mereka bekerja pada praktek kelompok kecil (2-9 dokter), yaitu sebanyak 40,5%. Namun banyak juga yang bekerja pada praktek bersama yang cukup besar, dengan lebih dari 20 dokter (22,4%).
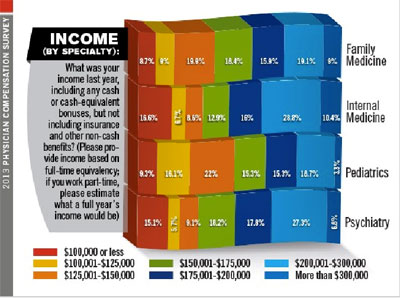 Hal yang menarik adalah ketika survei ini menyajikan data rentang penghasilan responden tahun lalu yang dikelompokkan berdasarkan jenis spesialisasinya. Responden diminta untuk menjawab sesuai dengan FTE mereka, dimana dokter yang bekerja secara part-time diminta untuk mengkonversi pendapatannya jika mereka bekerja sebagai tenaga full-timer. Hasilnya, proporsi dokter penyakit dalam dan psikiater yang berpendapatan ≤ USD 100,000 lebih banyak dibandingkan dengan proporsi dokter keluarga dan dokter anak. Di sisi lain, proporsi dokter keluarga yang berpendapatan ≥ USD300,000 hampir sama dengan dokter penyakit dalam dan jauh lebih banyak dibandingkan dengan dokter anak.
Hal yang menarik adalah ketika survei ini menyajikan data rentang penghasilan responden tahun lalu yang dikelompokkan berdasarkan jenis spesialisasinya. Responden diminta untuk menjawab sesuai dengan FTE mereka, dimana dokter yang bekerja secara part-time diminta untuk mengkonversi pendapatannya jika mereka bekerja sebagai tenaga full-timer. Hasilnya, proporsi dokter penyakit dalam dan psikiater yang berpendapatan ≤ USD 100,000 lebih banyak dibandingkan dengan proporsi dokter keluarga dan dokter anak. Di sisi lain, proporsi dokter keluarga yang berpendapatan ≥ USD300,000 hampir sama dengan dokter penyakit dalam dan jauh lebih banyak dibandingkan dengan dokter anak.
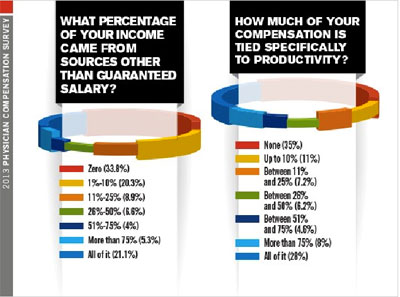 Sebanyak 33,8% responden mengatakan bahwa seluruh penghasilannya berasal dari pendapatannya sebagai dokter. Namun ada juga responden yang mengatakan bahwa lebih dari 50% income mereka tidak berasal dari gajinya sebagai dokter. Dikaitkan dengan produktivitas, ada 35% responden yang mengakui bahwa tidak ada dari pendapatannya itu yang secara spesifik berhubungan dengan produktivitasnya. Hanya 8% responden yang mengatakan bahwa 75% dari pendapatannya berhubungan dengan produktivitas mereka sebagai dokter.
Sebanyak 33,8% responden mengatakan bahwa seluruh penghasilannya berasal dari pendapatannya sebagai dokter. Namun ada juga responden yang mengatakan bahwa lebih dari 50% income mereka tidak berasal dari gajinya sebagai dokter. Dikaitkan dengan produktivitas, ada 35% responden yang mengakui bahwa tidak ada dari pendapatannya itu yang secara spesifik berhubungan dengan produktivitasnya. Hanya 8% responden yang mengatakan bahwa 75% dari pendapatannya berhubungan dengan produktivitas mereka sebagai dokter.
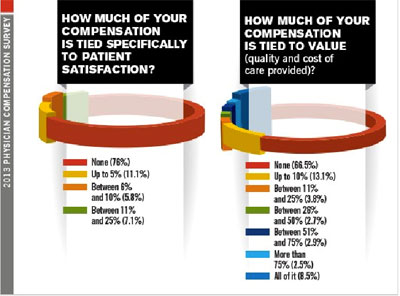 Di sisi lain, pendapatan dokter yang menjadi responden pada penelitian ini juga tampaknya tidak terlalu berhubungan dengan kepuasan pasien dan value yang diberikannya pada pasien. Ini ditunjukkan dari hasil survei, dimana ada 70% responden yang menjawab bahwa pendapatannya tidak berhubungan secara khusus dengan kepuasan pasien, dan hampir 70% responden menjawab bahwa pendapatannya tidak berhubungan dengan value (mutu dan biaya). Hanya 24% responden yang 5-25% dari pendapatannya berhubungan dengan kepuasan pasien.
Di sisi lain, pendapatan dokter yang menjadi responden pada penelitian ini juga tampaknya tidak terlalu berhubungan dengan kepuasan pasien dan value yang diberikannya pada pasien. Ini ditunjukkan dari hasil survei, dimana ada 70% responden yang menjawab bahwa pendapatannya tidak berhubungan secara khusus dengan kepuasan pasien, dan hampir 70% responden menjawab bahwa pendapatannya tidak berhubungan dengan value (mutu dan biaya). Hanya 24% responden yang 5-25% dari pendapatannya berhubungan dengan kepuasan pasien.
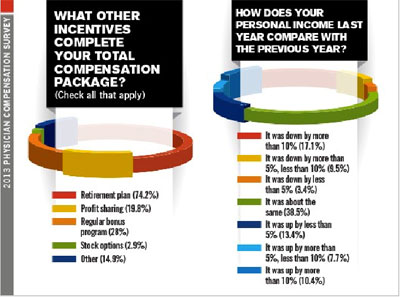 Saat ditanya mengenai insentif yang diinginkan, selain dalam bentuk gaji ternyata banyak juga yang menginginkan insentif dalam bentuk rencana pensiun (74,2%) dan pembagian bonus secara reguler (28%). Tidak sedikit juga yang menginginkan adanya profit sharing (19,8%). Namun demikian, tampaknya banyak yang pesimis meghadapi bisnis pelayanan kesehatan oleh dokter praktek pribadi maupun berkelompok di tahun mendatang. Sekitar 32% responden bahkan menganggap akan ada penurunan antara 5-10% atau lebih. Hampir 40% menganggapnya sama saja dengan tahun sebelumnya. Hanya Sisanya optimis bahwa akan ada pertumbuhan yang positif di bisnis ini.
Saat ditanya mengenai insentif yang diinginkan, selain dalam bentuk gaji ternyata banyak juga yang menginginkan insentif dalam bentuk rencana pensiun (74,2%) dan pembagian bonus secara reguler (28%). Tidak sedikit juga yang menginginkan adanya profit sharing (19,8%). Namun demikian, tampaknya banyak yang pesimis meghadapi bisnis pelayanan kesehatan oleh dokter praktek pribadi maupun berkelompok di tahun mendatang. Sekitar 32% responden bahkan menganggap akan ada penurunan antara 5-10% atau lebih. Hampir 40% menganggapnya sama saja dengan tahun sebelumnya. Hanya Sisanya optimis bahwa akan ada pertumbuhan yang positif di bisnis ini.
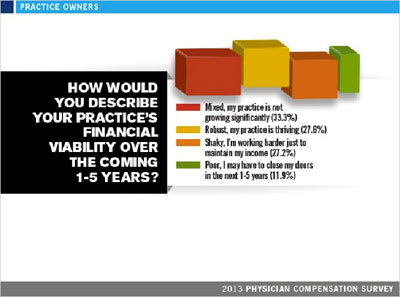 Pesimisme juga ditunjukkan oleh para responden yang merupakan pemilik usaha/tempat praktek terhadap kelangsungan usaha mereka dalam 1-5 tahun kedepan. Secara finansial Ada 33,3% menganggap akan ada pertumbuhan namun tidak signifikan dan ada 38% yang menganggap bahwa perlu kerja lebih keras hanya untuk mempertahankan pendapatannya saat ini, atau bahkan menutup tempat prakteknya. Ini dijelaskan juga dengan hasil survei yang menunjukkan bahwa pemilik tempat praktek
Pesimisme juga ditunjukkan oleh para responden yang merupakan pemilik usaha/tempat praktek terhadap kelangsungan usaha mereka dalam 1-5 tahun kedepan. Secara finansial Ada 33,3% menganggap akan ada pertumbuhan namun tidak signifikan dan ada 38% yang menganggap bahwa perlu kerja lebih keras hanya untuk mempertahankan pendapatannya saat ini, atau bahkan menutup tempat prakteknya. Ini dijelaskan juga dengan hasil survei yang menunjukkan bahwa pemilik tempat praktek 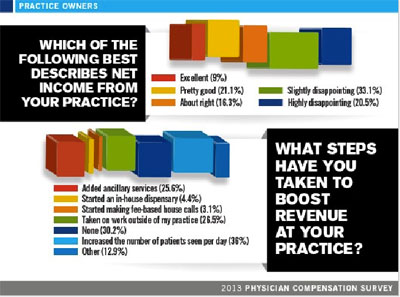 menganggap bahwa pendapatan yang diperoleh dari usahanya mengecewakan (33,1%) dan sangat mengecewakan (20,5%). Untuk menutupi pendapatan yang rendah tersebut, 36% mencoba menambah jumlah pasien yang bisa dilayani per hari, 26,5% mencoba bekerja di luar tempat prakteknya dan 25,6% membuka layanan pendukung klinis.
menganggap bahwa pendapatan yang diperoleh dari usahanya mengecewakan (33,1%) dan sangat mengecewakan (20,5%). Untuk menutupi pendapatan yang rendah tersebut, 36% mencoba menambah jumlah pasien yang bisa dilayani per hari, 26,5% mencoba bekerja di luar tempat prakteknya dan 25,6% membuka layanan pendukung klinis.
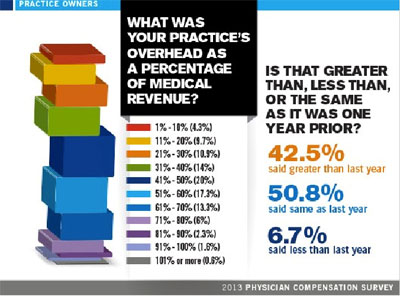
Dari berbagai komponen biaya pelaksanaan pelayanan praktek dokter, biaya overhead umumnya berkisar antara 41-70% dan hanya 6,7% yang menganggap bahwa biaya overhead ini lebih kecil dari tahun lalu. Lebih dari separo responden menganggap biaya ini sama dengan tahun sebelumnya, atau bahkan lebih besar (42,5%).
 Ada 81,2% responden yang melayani pasien medicare (program asuransi pemerintah federal bagi warga AS berusia lebih dari 65 tahun, atau warga negara yang lebih muda namun memiliki keterbatasan fisik (disabilitas) dan mereka yang menderita gagal ginjal permanen (www.medicare.gov). Sebagian besar (70%) responden masih akan meneruskan kerjasama dengan medicare meskipun ada 17,6% lainnya yang akan menolak pasien medicare yang baru. Ada juga yang berencana untuk mencoba metode pembayaran lain (pembayaran langsung) untuk mengurangi keterlibatan pihak ketiga dalam praktek kedokteran mereka (6,6%).
Ada 81,2% responden yang melayani pasien medicare (program asuransi pemerintah federal bagi warga AS berusia lebih dari 65 tahun, atau warga negara yang lebih muda namun memiliki keterbatasan fisik (disabilitas) dan mereka yang menderita gagal ginjal permanen (www.medicare.gov). Sebagian besar (70%) responden masih akan meneruskan kerjasama dengan medicare meskipun ada 17,6% lainnya yang akan menolak pasien medicare yang baru. Ada juga yang berencana untuk mencoba metode pembayaran lain (pembayaran langsung) untuk mengurangi keterlibatan pihak ketiga dalam praktek kedokteran mereka (6,6%).
Tidak jauh berbeda dengan program medicare, 70,6% responden pada survei ini melayani pasien medicaid, yaitu program asuransi bagi 60 juta warga Amerika yang meliputi anak-anak, ibu hamil, orang tua, warga lansia, dan individu dengan disabilitas. Hampir 70% responden menyatakan ingin melanjutkan program kerjasama untuk melayani pasien medicaid, namun ada 15% yang
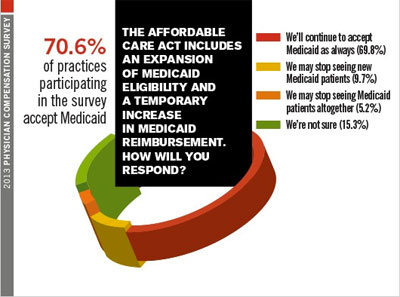
menyatakan belum pasti apakah akan melanjutkan atau menghentikan kerjasama.
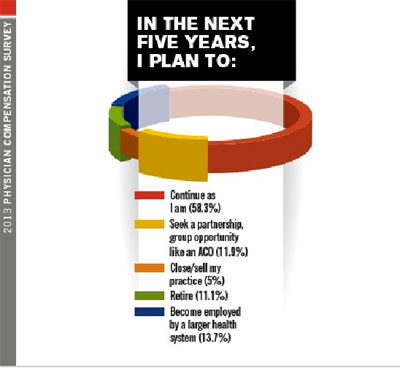 Meskipun banyak yang pesimis mengenai perkembangan praktek pribadi (solo) maupun berkelompok ini, namun cukup banyak juga responden yang bersikap tetap seperti apa yang sudah mereka jalankan selama ini dalam lima tahun kedepan (58,3%). Sebagian lainnya memutuskan untuk bermitra dengan pihak lain (11,9%), menutup atau menjual bisnisnya (5%), pensiun (11,1%) dan bekerja di fasilitas pelayanan kesehatan yang lebih besar (13,7%). (pea)
Meskipun banyak yang pesimis mengenai perkembangan praktek pribadi (solo) maupun berkelompok ini, namun cukup banyak juga responden yang bersikap tetap seperti apa yang sudah mereka jalankan selama ini dalam lima tahun kedepan (58,3%). Sebagian lainnya memutuskan untuk bermitra dengan pihak lain (11,9%), menutup atau menjual bisnisnya (5%), pensiun (11,1%) dan bekerja di fasilitas pelayanan kesehatan yang lebih besar (13,7%). (pea)
Clinical data may be used to reduce OPAT readmission rates
Patients prescribed outpatient parenteral antimicrobial therapy, or OPAT, at hospital discharge are at risk for hospital readmission, but easily obtainable clinical characteristics can be used to identify those patients at highest risk for readmission, according to new study data.
“Despite the benefits of OPAT, the delivery of potentially toxic therapies outside the acute hospital setting has the potential for complications including hospital readmissions,” researchers wrote in Clinical Infectious Diseases. “Thirty-day readmissions are currently receiving particularly intense scrutiny and have been proposed as health care quality markers. Patient outcomes with OPAT could be further improved if rates of unplanned readmissions could be predicted and reduced.”
The study included 782 patients (mean age, 58 years) who were discharged with IV antibiotics from Tufts Medical Center between 2009 and 2011. The researchers collected data on patient demographics, comorbidities, infections and antibiotic classes.
The most common diagnoses in the cohort were bacteremia (24%), osteomyelitis (20%) and pyelonephritis (13%). According to the researchers, 26% of the patients were readmitted to the hospital. The most common indications for readmission included non-infection-related conditions (30%), worsening infections (29%) and new infections (19%).
Additional analyses indicated several variables associated with an increased risk for readmission, including age (OR=1.09; 95% CI, 0.99-1.21), aminoglycoside use (OR=2.33; 95% CI, 1.17-4.57), resistant organisms (OR=1.57; 95% CI, 1.03-2.36), and the number of prior hospital discharges without IV antimicrobial use in the past year (OR=1.2 per prior hospital admission; 95% CI, 1.09-1.32). Patients at the greatest risk had nearly a threefold higher rate of hospital readmissions (43.6%; 95% CI, 35.8-51.4) vs. patients at the lowest risk (17.8%; 95% CI, 11.8-23.9).
“This study indicates the high risk of readmission for OPAT patients, and the need to develop evidence-based interventions to prevent OPAT readmissions using appropriate risk stratification to ensure that efforts target the highest-risk patients,” the researchers concluded.
Disclosure: See the study for a full list of financial disclosures.
Source: healio.com
KAJS Ancam Rumah Sakit yang Tolak Pasien Miskin

JAKARTA, KOMPAS.com – Komite Aksi Jaminan Sosial (KAJS) mengancam akan menduduki rumah sakit yang menolak pasien miskin, sehubungan dengan pelaksanaan Sitem Jaminan Sosial Nasional (SJSN) yang diterapkan per 1 Januari 2014.
“Kalau ada kawan kita yang miskin ditolak rumah sakit, kita akan gerebek rumah sakit itu, karena ini perintah konstitusi,” kata dia, Kamis (26/12/2013).
Berdasarkan UU No.40/2004 tentang SJSN, terhitung mulai 1 Januari 2014 seluruh rakyat Indonesia menjadi peserta BPJS Kesehatan, di mana iuran dibayar oleh Pemerintah Pusat.
Menurut Said Iqbal, KAJS bakal membuka posko-posko pengaduan, jika ada rumah sakit yang menolak rakyat miskin dan tidak mampu, mendapatkan pelayanan kesehatan. Posko akan dibuka oleh 58 elemen KAJS, namun utamanya akan dibuka di kantor cabang serikat buruh, seperti KSPI, FSPMI, TSK, SPSI, dan lainnya.
“Kami juga undang BEM SI (Seluruh Indonesia) dan BEM seluruh universitas di Jakarta, untuk ikut serta. Ini perlawanan rakyat. Kalau ada yang menolak rakyat miskin berobat, bukan Gedung DPR, tapi Rumah Sakitnya yang kita duduki,” kata Said.
Hal senada juga disampaikan anggota Komisi IX DPR RI, Indra. Ia mengatakan, setelah beroperasinya BPJS Kesehatan pada 1 Januari 2014, tentu masih ada letupan-letupan, lantaran belum beresnya transisi jaminan kesehatan.
“Mudah-mudahan tidak lagi ada rakyat miskin yang kembali tidak mendapat pelayanan kesehatan. Tidak boleh lagi ada, rakyat miskin dilarang sakit,” pungkasnya.
Sumber: kompas.com
Seminar Peran Sektor Farmasi Dalam Jaminan Kesehatan Nasional
Reportase
Seminar Peran Sektor Farmasi Dalam Jaminan Kesehatan Nasional dan Peluncuran Web www.kebijakanobatindonesia.net
Yogyakarta, 21 Desember 2012
Pusat Kebijakan dan Manajemen Kesehatan Fakultas Kedokteran Universitas Gadjah Mada Yogyakarta telah menyelenggarakan Seminar Peran Sektor Farmasi dalam Jaminan Kesehatan Nasional dan Peluncuran web www.kebijakanobatindonesia.net di ruang kuliah S3 Lantai 2 Gedung Pascasarjana FK UGM pada hari Sabtu, 21 Desember 2013 yang lalu. Tujuan seminar ini adalah:
- Membahas peran sektor farmasi, baik sumberdaya manusia maupun produk obatnya, dalam pelayanan kesehatan dan Jaminan Kesehatan Nasional;
- Mensosialisasikan Jaminan Kesehatan Nasional dan Badan Pengelola Jaminan Sosial (BPJS) kesehatan bagi para penyelenggara pelayanan di bidang farmasi;
- Membahas peran kebijakan obat nasional dalam menjamin akses obat dalam pelayanan kesehatan dan Jaminan Kesehatan Nasional;
- Memperkenalkan media maya web Kebijakan Obat Indonesia.
Pelaksanaan acara
| Waktu / Jam | Kegiatan | Pembicara / Penanggungjawab |
| 08.00 – 08.30 | Registrasi | Panitia |
| 08.30 – 08.45 | Pengantar dalam Pengembangan Web dan Monitoring BPJS | Prof. dr. Laksono Trisnantoro, M.Sc, Ph.D |
| SESI I
08:45-10:30 |
Akses obat , kebijakan obat dan jaminan kesehatan nasional | dr. Budiono Santoso, Sp.FK, PhD |
| Efisiensi dalam pemilihan dan pembiayaan obat dalam rangka Jaminan Kesehatan Nasional |
Dr. Erna Kristin, Apt Menyampaikan materi dari Prof. dr. Iwan Dwiprahasto, M.Med.Sc.,Ph.D |
|
| Diskusi |
Moderator: Prof. Dr. Zullies Ikawati, Apt |
|
| 10:30-11:00 | Coffee break | Panitia |
| Sesi II
11:00- 13:00 |
Peran sektor farmasi (produk obat dan sumberdaya bidang obat) dalam pelayanan kesehatan & jaminan kesehatan nasional | Bayu Tedja Mulyawan, M. Farm, MM, Apt |
| Optimalisasi Peran Profesi Farmasi dalam BPJS |
drs. Saleh Rustandi, Apt Wakil AIA pusat |
|
| Diskusi | ||
|
Apa, mengapa dan bagaimana JKN dan BPJS, terutama dalam hubungannya dengan profesi farmasi? kerjasama primer (termasuk rujuk balik dan kerjasama dengan apotek) kerjasama sekunder kerjasama tertier |
dr.Donni Hendrawan, MPH | |
| 13:00-13:30 |
Kesimpulan dan Penutup Web Kebijakan Obat Indonesia – Interface antara pemegang kebijakan, pengelola kebijakan, pelayan kesehatan, dan peneliti mengenai obat dan pelayanan kesehatan. |
Prof. dr. Laksono Trisnantoro, M.Sc, Ph.D |
| 13:30-14:00 | Lunch | Panitia |
Peserta
Yang menjadi peserta pada seminar ini adalah para pemegang kebijakan obat, pengelola, tenaga pelayanan, peneliti di bidang obat dan pelayanan kesehatan di tingkat nasional, propinsi, kabupaten/kota dan Puskesmas, serta mass media.
Sesi Pengantar
Oleh Prof. dr. Laksono Trisnantoro, M.Sc, PhD.
Seminar ini merupakan satu topik dari rangkaian seminar dalam rangka JKN/ BPJS. Melalui seminar ini dapat diperoleh gambaran tentang kesiapan seluruh pihak. Salah satu sesi seminar ini adalah peluncuran website www.kebijakanobatindonesia.net yang nantinya diharapkan dapat menjadi sarana pertukaran informasi dan sebagai flatform pelatihan jarak jauh (PJJ) yaitu jenis pembelajaran baru yang dilakukan secara on line ataupun off line. On line dimaksudkan, dapat terjadi komunikasi 2 (dua) arah antara pemateri dengan peserta atau pengunjung website, yang dapat dilakukan dengan video/skype dan sejenisnya. Off line mengandung maksud bahwa pengunjung website dapat mendownload materi-materi yang disajikan dan dapat dipelajari kapan saja, bahkan berulang-ulang. Belajar dengan metode PJJ ini sangat penting karena dapat memfasilitasi penyebaran informasi dan pengetahuan farmasis. Sesi pertama akan mulai dengan materi yang akan disampaikan oleh dr. Budiono Santoso, Sp.FK, PhD dan Dr. Erna Kristin, Apt.
Sesi 1.1: National Medicine Policy, Universal Access to Health and Roles of Pharmacist
Oleh: dr. Budiono Santoso, Sp. FK, PhD.
Materi yang disampaikan oleh dr. Budiono Santoso, Sp. FK, PhD secara garis besar lebih menyoroti aksesibilitas obat (aman, berkualitas dan memberikan khasiat terapi) dan peranan farmasis terutama dalam menyambut BPJS yang tinggal menghitung hari. Diharapkan, farmasis berperan lebih aktif karena farmasis adalah salah satu ujung tombak pelaksanaan JKN. Salah satu yang dapat dilakukan adalah dengan meningkatkan kompetensi yang dimiliki.
Terkait dengan materi aksesibilitas obat (universal access) dr. Budiono lebih menyoroti peran masyarakat dalam memperoleh layanan kesehatan. Setiap warga negara berhak atas layanan kesehatan termasuk memperoleh layanan yang berkualitas dengan biaya terjangkau. Pertanyaan yang kemudian muncul adalah mengapa hak atas dasar kesehatan selalu menjadi hal penting? Ada 3 (tiga) konfensi dunia terkait hak kesehatan bagi seluruh rakyat, yaitu:
- The Universal Declaration of Human Right, 1948
- WHO Constitution, 1946
- International Covenant and Economic, Social, Culteure Right, 1966
Tiga dasar yang telah disebutkan di atas, bukan kesepakatan melainkan konfensi jadi terdapat kewajiban untuk melaksanakannya.
Di Indonesia telah banyak UUD 1945 telah mengamanatkan hal ini. Selain itu, juga banyak UU lain yang juga mengamanatkan hal serupa, bahwa negara menjamin kesejahteraan warga negaranya. Visi global adalah setiap orang memiliki akses terhadap obat dengan keamanan, mutu dan khasiat. Selain itu yang haru disadari bahwa masyarakat memperoleh resep rasional dengan penggunaan yang juga rasional. Salah satu kiat yang dapat dilakukan agar pasien menggunakan obat secara rasional adalah dengan peran apoteker di fasilitas kesehatan (FASKES). Kisah nyata yang telah dapat kita saksikan adalah kisah sukses Pak Jokowi, karena telah berusaha untuk menciptakan aksesibiliti terhadap layanan kesehatan di Jakarta melalui kartu Jakarta sehat (KJS).
Selanjutnya, pembicara memaparkan tentang obat esinsial yaitu obat yang harus selalu tersedia setiap saat dengan jarak yang paling tidak 2 (dua) Km, agar memudahkan masyarakat menjangkau fasilitas kesehatan. Obat-obatan yang digolongkan esensial, seharusnya tidak dibebani dengan tatanan birokrasi yang berbelit-belit, terutama obat-obatan yang sangat dibutuhkan. Safety, Efficacy dan quality merupakan syarat mutlak yang harus dipenuhi. Namun tidak hanya itu, perlu dilakukan kajian lain yaitu dari sisi cost effectiveness.
Indonesia merupakan salah satu negara yang paling aktif dalam pengembangan obat esensial. Pada tahun 1980. Indonesia dinilai negara yang paling baik dalam hal manajemen obat di puskesmas, terutama pengelolaan obat-obat esensial. Selama 35 tahun terakhir, pemilihan obat esensial merupakan salah satu instrumen dalam kesehatan masyarakat. Dasar Obat Esensial Indonesia dimulai tahun 1978, dan semenjak itu banyak negara yang belajar dari Indonesia.
Tahun 2008, Indonesia menerbitkan DOEN 2008 yang menurut penilaian beberapa pihak jauh lebih baik dari daftar obat di Australia karena penyusunannya lebih prinsipil. Tiga tujuan obat esensial: akses, kualitas dan digunakan secara benar (rasional). Sedangkan menurut Indonesia National Medicines Policy Fundamental, tujuannya sebagai berikut:
- Medicines financing
- Availability and fair distribution
- Affordability
- Selection of essential medicines
- Rational use
- Medicines control
- Research and development
- Human resource development
- Monitoring and evaluation
Hal ini berbeda dengan di Amerika, dimana tidak ada kebijakan obat nasional dan merupakan satu-satunya negara di dunia yang tidak memiliki daftar obat seperti di Indonesia. Setiap layanan kesehatan di sana, diberikan keleluasaan untuk mengadakan obat-obatan sesuai dengan kebutuhan masing-masing. Akibatnya, sebagian warga negara Amerika tidak tercover asuransi, dan hal ini berdampak pada pembiayaan negara dibidang kesehatan.
Setiap layanan kesehatan seharusnya secara aktif melaporkan ketersediaan obat esensial karena ketersediaannya minimal 85% (idealnya 100%). Masalahnya, obat-obat murah sering tidak tersedia karena untungnya tidak ada, misalnya HCT. Obat-obatan ini, harus mendapatkan subsidi pemerintah karena sangat dibutuhkan. Di beberapa negara berkembang, HCT telah dihilangkan karena dianggap tidak menguntungkan.
Apoteker bukan hanya memberikan dan meracik obat (menggerus, mencampur, mebuat kapsul) tapi lebih dari itu bekerjasama dengan dokter dengan memberikan pelayanan kesehatan, yaitu:
- Policy development and negotiation.
- Selection of medicines covered in the benefit package.
- Distribution and availability of selected medicines and commodities.
- Quality assurance of medicines and commodities.
- Therapeutic care & dispensing
- Professional fee/dispensing fee.
- Patient monitoring
Sesi 1.2 FORNAS untuk JKN
Oleh Dr. Erna Kristin, Apt (yang menyampaikan materi dari Prof. dr. Iwan Dwiprahasto, M. Med. Sc, PhD.)
Pada sesi ini, pembicara lebih banyak menjelaskan peran formularium nasional (FORNAS) yang akan digunakan sebagai pengendali penggunaan obat dalam JKN. Materi disampaikan dengan sangat menarik dengan tampilan power point yang mudah dipahami. Materi ini disampaikan sekitar 30 menit dan dilanjutkan dengan sesi diskusi dengan peserta seminar yang hadir.
FORNAS disusun oleh komite nasional yang ditetapkan oleh MENKES yang dalam penyusunan setiap item yang ada di dalamnya, didasarkan pada bukti ilmiah, keamanan, khasiat dengan harga terjangkau. Selain itu, beberapa aspek yang harus diperhatikan adalah:
- Aspek substantif (bukti ilmiah, memiliki no register BPOM, indikasi diterima BPOM)
- Aspek legal (UU no 40 tahun 2004 ttg SJSN, PP no 12 tahun 2013 ttg JKN)
- Aspek manfaat (kendali mutu dan kendali biaya).
Aspek ini perlu diperhatikan terutama indikasi karena ada beberapa perubahan yang terjadi dalam FORNAS, misalnya pengobatan untuk lini pertama penyakit malaria malaria telah berubah. Pertanyaan yang kemudian muncul adalah mengapa harus ada FORNAS? Hal ini disebabkan karena beberapa hal, antara lain:
- Harga obat terus naik setiap tahun.
- Banyak obat dengan bukti ilmiah terbatas dan tidak valid.
- Beberapa peresepan obat tidak menggunakan pola peresepan rasional.
FORNAS juga digunakan sebagai pengendali harga obat yang beredar di Indonesia. Beberapa penelitian menunjukkan bahwa terdapat perbedaan harga obat dengan nama dagang dibandingkan dengan obat dengan nama generik. Perbedaan ini sangat signifikan, bahkan ada jenis obat dengan nama dagang tertentu yang harganya 238 kali lebih mahal dibandingkan dengan harga obat generiknya. Jadi, salah satu cara adalah dengan FORNAS sehingga mewajibkan seluruh dokter dari layanan primer hingga layanan sekunder diwajibkan untuk meresepkan obat sesuai FORNAS.
Sesi Diskusi
Penanya pertama adalah Andre (dari Kupang) yang bertanya mengenai aksesibiliti terhadap pada obat dan layanan kesehatan. Tidak kurang dari 2800 PKM di daerah terpencil, tidak memiliki dokter, sehingga tugas dr digantikan oleh perawat atau tenaga kesehatan lainnya. Bagaimana jaminan hukumnya? Menurut dr. Budiono Santoso, Sp. FK, PhD, secara hukum mereka terproteksi yang penting ada supervisornya, sehingga ada pedoman supervise dokter untuk paramedik lain. Jadi, mereka yang melakukan pekerjaan yang seharusnya dikerjakan dokter, sebaiknya sudah terlatih dan telah mendapatkan pelatihan dari dokter. Atau untuk asisten apoteker atau lulusan SMF, sebaiknya telah mendapatkan bekal dari Apoteker penanggungjawab. Menurut Dr. Erna Kristin, Apt, dengan obat DOEN di PKM dan Subdin Farmasi tiap wilayah, Apoteker bisa melakukan on the job training (apoteker ke asisten apoteker).
Penanya kedua adalah Prof. Mustofa, Apt mengenai pemegang kartu ASKES yang sering disia-siakan. Bagaimana kesiapan FASKES dalam menghadapi JKN. Sistem rujukan sering dirasakan menyulitkan bagi beberapa pasien karena sebelum ke FASKES sekunder, harus telah memiliki rujukan dari FASKES primer. Pertanyaan berikutnya terkait dengan farmakogenetik: bagaimana jika pasien dengan keadaan genetik berbeda dengan pasien lainnya, harus memperoleh terapi yang berbeda pula dan kemungkinan obat dan jenis terapi yang dibutuhkan tidak termasuk dalam pola jaminan BPJS? Terhadap pertanyaan ini, dr. Budiono Santoso Sp. FK, PhD menanggapi sebagai berikut. Di Srilangka, satu hari buka poliklinik RS pendidikan bosa melayani pasien sampai dengan 2.000 orang. Di puskesmas hanya melayani pasien 20-30 orang per hari. Rujukan memang diperlukan sebagai kontrol. Mengenai Farmakogenetik, teori farmakogenetik terkadang berbeda dengan kenyataan sehingga hal ini masih perlu dikaji lebih dalam.
Menurut Dr. Erna Kristin, Apt FORNAS dengan konsep obat yang paling banyak dibutuhkan masyarakat. Bagaimana dengan era genom? Di LN, sebelum diterapi harus dilihat profil genetik sehingga jika nantinya ada polimorfisme sesorang harus diberikan obat sesuai dengan genetiknya? Memang pada ketentuannya tidak disebutkan secara genetik, namun ada produk biologi. Untuk data seperti ini, bisa dilihat dari hasil penelitian di USA dan Eropa dan peneliti kita sebagian sudah mengarah ke farmakogenetik. Jika kasus terjadi, bisa dikonsulkan dulu ke tim khusus yang telah disiapkan untuk mengatasi hal semacam ini.
Penanya ketiga adalah Bapak Wasirin dari RSUD Purworejo, dengan pertanyaan sebagai berikut:
- RS galau karena BPJS. Pengisi FORNAS belum ada, jika FORNAS diibaratkan kamar. Dalam FORNAS ada tingkat 1,2,3. Misalnya nyeri jantung, mengapa hanya bisa pakai faskes tingkat 3? Bagaimana dengan pasien nyeri jantung yang ke faskes primer?
- Alprazolam apakah hanya bisa di resepkan oleh dr jiwa. Apakah hanya butuh alprazolam perlu konsul Sp?
- Diazepam dan citicolin dan piracetam, belum ada evidence. Beberapapasien masuk RS langsung diguyur dengan piracetam. Bagaimana dengan penggunaan seperti itu? Apakah obat-obat dengan penggunaan tinggi tidak ada pengecualian? Bagaimana dengan farmasis, memberikan salah tapi diresepkan oleh dr?
Terhadap ketiga pertanyaan tersebut, Dr. Erna Kristin, Apt menanggapi bahwa akan dijawab Pak Bayu Tedja Mulyawan, M. Farm, MM, Apt. pada sesi berikutnya.
- E-katalog. Pada saat obat kosong, apakah dengan DPHO tidak bisa digunakan? Pada DPHO, ada beberapa pilihan pabrik. Jika kosong kita bisa memilih dari pabrik lain. E-katalog, obatnya tidak sesuai. Harga obat dipasaran masih tinggi, jika RS membeli dengan harga tinggi akan susah. Dr. Erna menanggapi bahwa pembatasan bertujuan untuk pengendalian biaya. Terkait dengan ketersediaan obat (e-katalog vs DPHO), akan dijawab oleh Pak Bayu Tedja Mulyawan, M. Farm, MM, Apt. Pembatasan perlu, karena kita belum punya model; karena ini merupakan gabungan dari program yang sudah ada. Pengalaman dengan Askes, sampai saat ini masih susah untuk menghitung cost sharing.
Sesi 2.1 Peran sektor farmasi (produk obat dan sumberdaya bidang obat) dalam pelayanan kesehatan & jaminan kesehatan nasional
Oleh Bayu Tedja Mulyawan, M. Farm, MM, Apt.
Pembicara memaparkan materi peran sektor farmasi dalam pelayanan kesehatan dan JKN. Berikut adalah beberapa poin penting yang disampaikan pembicara, sebagai berikut:
- FORNAS bukan harga mati, ini baru mulai masih perlu penyempurnaan selama BPJS berjalan.
- Dalam FORNAS juga terdapat obat-obat yang belum ada generiknya, ini pun yang juga nantinya akan ada di e-katalog untuk menjamin keterjangkauannya.
- Monev: pengawasan penggunaan obat dikaitkan dengan monitoring MESO dan evaluasi penggunaan obat (EPO) serta dikaitkan juga dengan pembiayaan.
- Beberapa obat memang tidak bisa disediakan di primary care karena memerlukan perhatian khusus dalam penggunaannya.
- Jika ada kasus khusus dan obatnya tidak ada dalam KONAS, maka RS beserta panitia Farmasi Terapi dalam mengajukan obat tersebut sesuai dengan kasus. Kasus yang terjadi dapat diemail ke LKKP (www.lkpp.go.id).
- Proses tender e-katalog, menjamin ketersediaan obat. Pemenang tender harus bersedia memenuhi kebutuhan obat selama 1 tahun. Jika tidak terpenuhi, maka akan kena sanksi dan perusahaan tersebut tidak diperbolehkan mengikuti tender selama 2 (dua) tahun berturut-turut.
- Jika obat yang dipesan belum dating sedangkan kebutuhan tidak dapat ditunda sehingga RS membeli obat dengan harga yang lebih tinggi, maka RS dapat mengirimkan email dan menceritakan kasus yang terjadi. Email balasan sebagai dasar pada saat pertanggungjawaban, bisa dibuka di web LKKP (www.lkpp.go.id).
- Untuk memudahkan aksesibilitas dan meminimalkan terjadinya lonjakan pasien di fasilitas layanan primer, maka bagi pasien DM dengan gula darah normal, dapat langsung mengambil obat di apotek rekanan.
- E-Katalog tetap dipertahankan karena setelah dilakukan kajian, ternyata dapat menurunkan harga obat sampai dengan 20%. Jika dibandingkan dengan DPHO Askes, memang terdapat beberapa obat yang harganya lebih murah dalam DPHO, namun dalam e-katalog terdapat lebih banyak lagi obat yang lebih murah.
- Apotek juga bisa menggunakan e-Katalog dalam mengadakan obat.
- Alkes: instrumen yang digunakan adalah Kompendium alat kesehatan, yaitu kumpulan informasi tentang alat kesehatan secara komprehensif.
- Saat ini, banyak kajian yang menunjukkan bahwa apoteker harus ikut berperan dalam penggunaan obat dimasyarakat. Telah diusulkan agar PTT tidak hanya pada tenaga dokter dan bidan. Apoteker juga perlu karena harus ditempatkan di daerah-daerah terpencil, terutama puskesmas. Namun, hal ini belum dapat dijalankan karena keterbatasan dana KEMENKES.
Sesi 2.2: Optimalisasi Peran Profesi Farmasi dalam BPJS
Oleh Drs. Saleh Rustandi, Apt: menyampaikan materi dari ketua IAI Pusat
Peran Apoteker dalam JKN
Berikut adalah beberapa kompetensi yang seharusnya menjadi perhatian seluruh apoteker dalam JKN, sebagai berikut:
- Medicine expert, yaitu ahli tentang obat mulai dari bahan baku sampai menjadi sediaan farmasi yang memenuhi persyaratan keamanan, khasiat atau kemanfaatan dan mutu.
- Medicine best use manager, yaitu ahli menjelaskan dan menguraikan (explain and describe) penggunaan obat yang benar dan baik bagi penderita sehingga tujuan terapi tercapai
- Promotif dan Preventif Expert
Hingga saat ini, Apoteker belum diperhitungkan sebagai tenaga strategis. Hal ini berbeda dengan dokter dan perawat. Padahal pekerjaan apoteker memerlukan keahlian khusus terutama saat menyiapkan obat-obatan yang dibutuhkan pasien. Berikut adalah standar kompetensi apoteker Indonesia
- Mampu melakukan praktik kefarmasian secara profesional dan etik
- Mampu menyelesaikan masalah terkait dengan penggunaan sediaan farmasi
- Mampu melakukan dispensing sediaan farmasi dan alat kesehatan
- Mampu memformulasi dan memproduksi sediaan farmasi serta “memahami penggunaan” alat kesehatan sesuai standar yang berlaku
- Mempunyai ketrampilan dalam pemberian informasi sediaan farmasi dan alat kesehatan
- Mampu berkontribusi dalam upaya preventif dan promotif kesehatan masyarakat
- Mampu mengelola sediaan farmasi dan alat kesehatan sesuai dengan standar yang berlaku
- Mempunyai ketrampilan organisasi dan mampu membangun hubungan interpersonal dalam melakukan praktik kefarmasian
- Mampu mengikuti perkembangan ilmu pengetahuan dan teknologi yang berhubungan dengan kefarmasian
Sesi Diskusi
Penanya pertama adalah M. Ikhsan, S. Farm, Apt yang pernah bekerja sebagai apoteker di Dexa Medica. Menurutnya, adanya Permenkes No. 69 tahun 2011 membuat Apoteker berduka karena adanya penghapusan uang R/. Negara tetangga (Australia) lebih menghargai profesi farmasis. Pertanyaannya, bagaimana kurikulum profesi apoteker di Indonesia? Bagaimana optimalisasi peran apoteker, karena beberapa dianatranya kontradiksi dengan permenkes? Bayu Tedja Mulyawan, M. Farm, MM, Apt menanggapi bahwa Permenkes No. 69 tidak spesifik menyebutkan jasa apoteker, tapi bukan berarti tidak ada. IAI sedang membuat formula tentang jasa Apoteker. Usulan belum diterima, sehingga mungkin masih memerlukan waktu untuk lobby. Mekanisme sekarang adalah HET (harga eceran tertinggi), yaitu jasa kefarmasian ada di HET. Sosialisasi tentang ini akan disampaikan oleh Prof. Budi Sampurno pada hari Senin besok. Apoteker dan Asisten Apoteker sudah masuk dalam jabatan fungsional dan mendapatkan tunjangan fungsional. Jadi, sudah ada penghargaan bagi apoteker. Tanggapan Saleh terhadap hal ini adalah agar para apoteker tetap semangat untuk memperjuangkan perannya. Hal ini terus dibicarakan dengan konsep-konsep yang cukup baik, termasuk konsep jasa apoteker tidak berada dalam HET.
Penanya kedua adalah dr. Sitti Noor Zaenab dari PKMK. Dalam JKN pada layanan primer ada kapitasi, bagaimana hitungan kapitasnya? Apa ada unsur obat? Bagaimana jika dana obat dialihkan untuk promosi? Obat-obat apa yang boleh diberikan langsung apoteker tanpa R/ dokter? Tanggapan Bayu Tedja Mulyawan, M. Farm, MM, Apt., dana DAK untuk kefarmasian ada Rp 1,1 triliyun tetap diadakan; dengan konsep kapitasi, komponen obat ada dalam DAK. Hingga saat ini, dana DAK dalam bentuk fisik, untungnya saat itu obat masuk. Sebelumnya dana DAK hanya untuk alat dan fisik, namun pada pelaksanaannya obat sangat dibutuhkan; sehingga dialihkan untuk obat juga. Jadi, jika dana DAK dialihkan untuk promkes, nantinya dana obat tidak cukup. Menurut Saleh, Yang boleh diberikan Apoteker adalah DOWA. Suatu pelangaran jika apoteker memberikan AB tanpa R/.
Penanya ketiga adalah Wasirin dari RSUD Purworejo, dengan pertanyaan sebagai berikut:
- E-katalog obat bisa diakses tanggal berapa? Bagaimana kesiapan pabrikan? Apa ada waktu yang diberikan dari impor bahan baku hingga jadi obat?
- Apakah ada permenkes terbaru ttg alat kesehatan? Atau masih menggunakan yang lama?
- Pernah membeli obat, purchasing tapi baru datang setelah 3 (tiga) bulan. Apakah ada sanksi pabrikan?
- Apakah setiap membeli obat harus ada verifikasi BPJS? Apa tujuannya?
- E-purchasing, pengalaman saya 1 bulan, padahal harusnya kapan saja bisa!
Menurut Bayu Tedja Mulyawan, M. Farm, MM, Apt., tanggal 1 Januari 2014 BPJS akan tayang. Jika memang ada kendala, RS dipersilahkan untuk mengirim email dan selanjutnya bisa mengadakan diluar e-katalog. Jika lewat e-purchasing tidak dilayani RS dipersilahkan untuk bekerjasama dengan PBF. Untuk ALKES, ada beberaüa implant dan kasus lain yang belum diatur dalam INA CBG’s.
Penanya keempat pada sesi ini adalah Dewi, Apt dari Puskesmas Banjarnegara. Dewi menyampaikan bahwa medication error dijumpai tiap hari di Puskesmas. Selain itu, Ibuprofen dan beberapa obat yang ESO-nya selalu tidak sesuai. Ia menyarankan bahwa perlu ada seminar dengan Apt dan dr ttg pemberian obat rasional. Terhadap hal ini, Bayu Tedja Mulyawan, M. Farm, MM, Apt., mengatakan bahwa apoteker itu perlu, namun kita butuh untuk mengaktualisasikan peran apoteker pada profesi lain. Terkait penggunaan obat rasional, hal ini akan diskusikan juga di Jakarta.
Sesi 2.3: Apa, Mengapa dan Bagaimana JKN dan BPJS, Terutama dalam Hubungannya dengan profesi farmas
Oleh Dr. Donni Hendrawan, MPH
Dalam pemaparannya, pembicara terakhir mengatakan bahwa ada beberapa perubahan yang terjadi di era JKN, antara lain:
- Perubahan cara membiayai pelayanan kesehatan: masyarakat bayar sendiri-sendiri menjadi gotong-royong
- Perubahan cara membayar tagihan pelayanan kesehatan, dimana setiap tindakan ditagihkan dan besarnya biaya tidak pasti (retrospektif dan pasif) menjadi pembayaran dimuka (prospektif dan aktif)
- Perubahan Tata Kelola pelayanan, dimana masyarakat mencari tahu sendiri (kurang terstruktur) berubah menjadi dibimbing oleh dokter keluarga/puskesmas, rujukan berjenjang (terstruktur)
- Perubahan Kebijakan, dimana yang tadinya regulasi lemah menjadi penguatan regulasi
- Perubahan Prilaku yaitu yang tadinya paradigma Sehat itu hak menjadi paradigma sehat itu kewajiban
Beberapa peraturan terkait dengan JKN
| No | Ketentuan | Perihal | Keterangan |
| 1 | Peraturan Pemerintah No. 101 Tahun 2012 | Penerima Bantuan Iuran Jaminan Kesehatan |
Daftar peserta → Kemensos Update per 6 bulan |
| 2 | Peraturan Presiden Nomor 12 Tahun 2013 | Jaminan Kesehatan | Tatakelola JKN |
| 3 | KepMenkes Nomor 455/Menkes/ 2013 | Assosiasi Faskes | Asosiasi faskes yang berwewenang melakukan nego tarif |
| 4 | Permenkes No. 69/Menkes/2013 | Standar Tarif Pelayanan |
Kapitasia Pelayanan Tingkat Dasar INA-CBG’s a Pelayanan Tingkat Lanjutan |
| 5 | Permenkes No. 71/Menkes/ 2013 | Pelayanan Kesehatan JKN | Tatakelola JKN |
Hospital readmission rates linked with quality of surgical care
Focus on improving surgical quality could reduce health care costs
Boston, MA — Reducing hospital readmission rates is an important clinical and policy priority but whether those rates really measure the quality of hospital care isn’t clear. In a new study, researchers from Harvard School of Public Health (HSPH) found strong evidence of a relationship between surgical readmission rates and quality of surgical care. The finding provides an opportunity for policymakers to improve surgical quality and decrease readmission costs and supports plans by the Centers for Medicare and Medicaid Services to expand its readmission penalty program to include surgical procedures.
“Our findings suggest that focusing on surgical readmissions may be a smart policy approach to both improving care and reducing unnecessary spending,” said Ashish Jha, professor of health policy at HSPH and the study’s senior author.
The study appears in the New England Journal of Medicine.
Much of the policy focus to date has been on reducing readmissions after hospitalization for medical conditions, such as heart failure and pneumonia, but this approach has been controversial. Readmissions for medical conditions are primarily driven by how sick the patients are and whether they live in poor or better-off communities; the link between hospital quality and readmissions is less clear. The authors postulated that surgical care may be different—and sought to find out if there was a relationship between readmission rates after surgery and the quality of surgical care in that hospital.
The researchers calculated 30-day readmission rates using Medicare data for six major surgical procedures: coronary-artery bypass grafting, pulmonary lobectomy, endovascular repair of abdominal aortic aneurysm, open repair of abdominal aortic aneurysm, colectomy, and hip replacement. The study cohort was composted of 479,471 discharged patients from 3,004 hospitals in the U.S. who underwent one of the six procedures.
The results showed that approximately one in seven patients discharged was readmitted within 30 days. Hospitals with the best performance on two well-established measures of hospital surgical quality, surgical volume and 30-day mortality rates, had much lower readmission rates than other hospitals. For example, hospitals in the highest quartile for surgical volume had a significantly lower readmission rate than hospitals in the lowest quartile (12.7% vs. 16.8%). Hospitals with the lowest surgical mortality rates had a significantly lower readmission rate than hospitals with the highest mortality rates (13.3% vs. 14.2%).
The findings provide evidence of a strong relationship between surgical quality and readmissions and could encourage hospitals to focus on making surgical care better. “The findings are good news for policy makers and the public health community as a way to reduce health care spending and improve outcomes for surgical patients,” said Thomas Tsai, the lead author of the study. Tsai is a post-doctoral fellow at HSPH and a surgical resident at Brigham and Women’s Hospital.
Source: yottafire.com


 Customers’ Complaints and its Determinants: The Case of a Training Educational Hospital in Iran
Customers’ Complaints and its Determinants: The Case of a Training Educational Hospital in Iran







