Definisi, Contoh dan Strategi Penerapan – Bagian 2
Putu Eka Andayani*

Sumber: google
MEMAHAMI VALUE PASIEN
Berikut ini adalah alur pasien secara umum di Instalasi Rawat Jalan sebuah rumah sakit.
- Pasien mendaftar di bagian pendaftaran
- Menunggu di ruang tunggu poliklinik
- Perawat menyiapkan berkas pasien
- Diperiksa dokter
- Berjalan ke ruang pemeriksaan penunjang
- Menunggu di ruang tunggu laboratorium
- Menjalani pemeriksaan lab
- Menunggu hasil pemeriksaan lab
- Memperoleh hasil pemeriksaan lab
- Kembali ke ruang poliklinik
- Konsultasi dokter
- Menuju apotek
- Menyerahkan resep
- Menunggu obat
- Menerima obat dan penjelasan dari petugas/apoteker
- Membayar
- Pulang
Dari 15 aktivitas di atas, ada aktivitas yang sifatnya non-value atau tidak memberikan nilai bagi pasien. Aktivitas non-value antara lain menunggu di ruang tunggu poliklinik dan berjalan ke ruang pemeriksaan penunjang. Ada aktivitas yang sifatnya value-enabling; berpotensi menambah nilai, misalnya perawat menyiapkan berkas pasien. Juga ada aktivitas yang bersifat value-added, yaitu aktivitas inti yang memang dibutuhkan oleh pasien, misalnya diperiksa dokter, konsultasi hasil pemeriksaan laboratorium dan sebagainya.
Dibalik aktivitas pelayanan pada pasien tersebut masih banyak aktivitas lain yang berlangsung untuk mendukung aktivitas pelayanan pada pasien, misalnya memasukkan data pasien ke rekam medis dan menyiapkan atau meracik obat di Instalasi Farmasi. Masing-masing aktivitas juga memiliki alur dan dapat di-breakdown lagi menjadi aktivitas yang non-value, value-enabling dan value added. Pada akhirnya, jika dipetakan aktivitas di sebuah instalasi/unit maupun keseluruhan RS akan nampak seperti yang ditunjukkan bagan berikut.
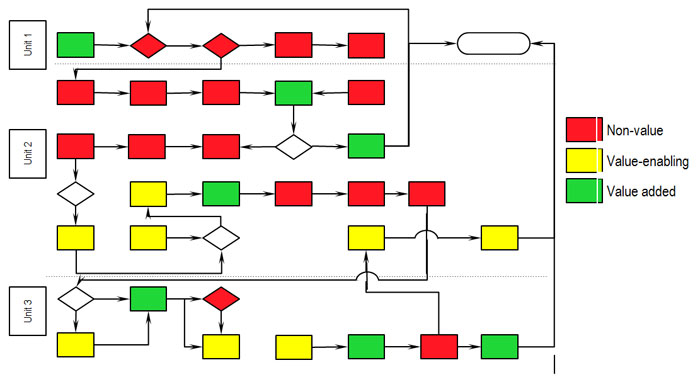
Gambar ilustrasi alur pasien di RS dan kaitan aktivitas antar-unit
Kotak merah menunjukkan aktivitas yang dilakukan (dan mungkin diperlukan) oleh RS namun tidak diperlukan oleh pasien. Kotak hijau menunjukkan aktivitas yang memang diperlukan oleh pasien. Semakin banyak kotak merah yang teridentifikasi di RS kita artinya semakin tidak efisien proses kita dari kacamata pasien. Untuk mengembangkan pelayanan yang berorientasi pada pengguna, maka target dalam upaya perbaikan pada penerapan lean hospital adalah meminimalisir kotak merah dengan jalan menghilangkan aktivitas tersebut atau menggabungkannya dengan aktivitas lain. Minimalisir inefisiensi juga bisa dilakukan dengan memanfaatkan teknologi, misalnya seperti yang telah banyak diterapkan pada sistem pendaftaran dengan perjanjian. Pada sistem ini, pasien tidak perlu menunggu di ruang tunggu poliklinik terlalu lama sebelum bertemu dengan dokter.
Contoh lain yang sering mengakibatkan inefisiensi pelayanan adalah banyaknya aktivitas berulang (duplikasi) yang terjadi di RS yang menyebabkan terjadinya pemborosan waktu dan tenaga. Misalnya pengisian form-form pasien atau entry data ke sistem komputer, penempatan medical supplies yang tidak tepat sehingga perawat atau petugas lain harus melakukan gerakan/perpindahan lebih banyak dari yang seharusnya, dan sebagainya.
Kesalahan dalam mendesain bangunan RS dapat berakibat pemborosan luar biasa dalam penggunaan SDM, peralatan hingga energi listrik. Sebagai contoh, jika ruang Radiologi yang berjauhan dengan ruang pemeriksaan Bone Density Mass (BDM), padahal RS memiliki petugas terbatas maka pasien yang menunggu pemeriksaan radiologi harus menunggu petugas yang sedang melayani pasien di ruang BDM, dimana kemudian petugas juga membutuhkan waktu untuk berpindah dari ruang BDM ke ruang pemeriksaan Radiologi.
Kesalahan fatal yang cukup sering terjadi dalam desain RS adalah lokasi instalasi yang seharusnya saling berdekatan namun pada karena kesalahan desain menjadi berjauhan. Misalnya ruang VK berjauhan dengan ruang OK. Instalasi Laboratorium berjauhan dengan IGD dan OK, dan sebagainya. Sebuah RS Daerah bahkan didesain dengan bangunan antar-instalasi yang terpisah dan ada selasar beratap yang menghubungkan antar instalasi. Ini menyebabkan pasien UGD yang membutuhkan pemeriksaan penunjang misalnya, harus dipindahkan menggunakan ambulance. Pasien rawat inap juga membutuhkan brankar khusus agar dapat bergerak di jalan aspal yang menghubungkan rawat inap dengan instalasi lain (OK, Instalasi pemeriksaan penunjang). Kesalahan desain dapat menimbulkan kesalahan yang tidak mudah dikoreksi. Seringkali untuk memperbaikinya diperlukan upaya renovasi atau bahkan desain ulang. Oleh karena itu, untuk menghindari kesalahan fatal desain fisik RS perlu dibuat oleh tenaga ahli yang berpengalaman dalam mendesain RS dan memahami/alur proses bisnis RS. Penerapan lean hospital cenderung lebih mudah pada kondisi lay-out/penataan fisik RS yang baik.
(bersambung)
——————-
*Konsultan dan Peneliti pada Pusat Kebijakan dan Manajemen Kesehatan Fakultas Kedokteran UGM
Referensi
- Furari, Kristin. The Lean Hospital; What Does It Mean? University of Colorado Hospital
- Tovim, et.al. Lean Thinking Accros A Hospital; Redesigning Care at The Flinders Medical Centre. Australian Health Review, Vol. 31 No. 1, February 2007.
- Carvalho , J.C., Ramos, M., Paixão, C. A lean case study in an oncology hospital: implementation of a telephone triage system in the emergency service. Risk Management and Healthcare Policy, 2014:7, 1-10.
- Aij, K.H., Simons, F.E., Widdershoven, G.A.M., Visse, M. Experiences of leaders in the implementation of lean in a teaching hospital – barriers and facilitators in clinical practices: a qualitative study. BMJ Open. 2013;3:e003605. doi:10.1136
- Dwiprahasto, Iwan. Medical error di rumahsakit dan upaya untuk meminimalkan risiko. gamel.fk.ugm.ac.id. diakses pada Februari 2016.








