MENCARI RS RUJUKAN NASIONAL DI ERA JKN
Putu Eka Andayani
Secara umum, sistem rujukan dalam pelayanan dikenal sebagai suatu mekanisme dimana jika sebuah fasilitas kesehatan tidak memiliki sumber daya (SDM, peralatan) untuk menangani suatu kasus, maka pasien akan dikirim ke fasilitas kesehatan lain yang lebih canggih. www.kebijakankesehatanindonesia.net merilis bahwa Sistem Kesehatan adalah suatu jaringan penyedia pelayanan kesehatan (supply side) dan orang-orang yang menggunakan pelayanan tersebut (demand side) di setiap wilayah, serta negara dan organisasi yang melahirkan sumber daya tersebut, dalam bentuk manusia maupun dalam bentuk material[1]. Menurut Sistem Kesehatan Nasional, rujukan upaya kesehatan adalah pelimpahan wewenang dan tanggung-jawab secara timbal balik, baik horisontal dan vertikal maupun struktural dan fungsional terhadap kasus penyakit atau masalah penyakit atau permasalahan kesehatan[2]. Dengan demikian, dapat dikatakan sistem ini menghendaki adanya suatu pengaturan pola kedatangan pasien ke fasilitas kesehatan, yang dimulai dengan datang ke fasilitas paling sederhana (pelayanan kesehatan primer).
Pada era berlakunya JKN, BPJS telah mengeluarkan pula buku Panduan Praktis Sistem Rujukan Berjenjang. Definisi yang digunakan mengacu pada definisi SKN di atas. Pola rujukan yang diatur sebagaimana gambar berikut[3].
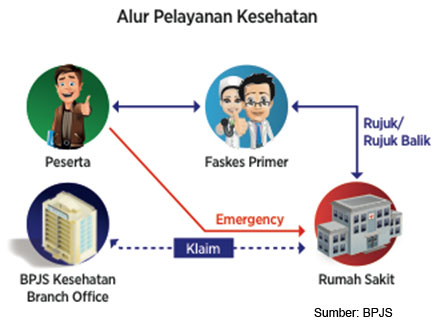
Menurut alur di atas, jika bukan kasus emergency, maka pasien yang merupakan peserta BPJS harus mengunjungi fasilitas kesehatan primer terlebih dahulu. Jika fasilitas kesehatan primer (Puskesmas, RS Kelas D) tidak mampu menangani, maka pasien dapat dirujuk ke RS yang lebih tinggi kelasnya. Dengan demikian, implementasi JKN mengatur bahwa rujukan berjenjang adalah hal mutlak yang harus dilaksanakan dan dipatuhi. Jika dilaksanakan dengan benar, maka ini akan membuat jumlah pasien di RS rujukan tertinggi menajdi berkurang secara kuantitas, namun tingkat kesulitannya meningkat.
Permenkes No. 1 Tahun 2012 mengatur jenis-jenis rujukan, yaitu rujukan nasional, rujukan provinsi, rujukan regional antar-kabupaten serta rujukan kepulauan. Sistem ini memang dikecualikan bagi pasien yang jauh dari pusat pelayanan kesehatan primer atau dalam kasus kegawatdaruratan. Sistem ini juga menguntungkan bagi masyarakat, khususnya kelas menengah ke atas, karena sifat portabilitasnya.
Hal yang masih menjadi pertanyaan adalah definisi rujukan nasional: apakah ditentukan oleh geografis (berada di Ibukota Negara), atau ada kriteria lain yang dapat digunakan (misalnya rujukan pelayanan kesehatan tertentu)? Bagaimana konsekuensi sebagai RS Rujukan Nasional? Bagimana proses bisnisnya? Apa saja indikatornya?
Berbagai pertanyaan tersebut dibahas pada rangkaian diskusi ilmiah yang melibatkan manajemen dan klinisi dari RSUP Dr. Sardjito Yogyakarta, RS Akademik UGM serta RS Prof. Soeradji Tirtonegoro Klaten. Diskusi yang diinisiasi oleh PKMK FK UGM ini bertujuan untuk membahas pusat-pusat rujukan nasional, provinsi dan antar-kabupaten dan merumuskan definisi baru yang lebih sesuai dengan proses bisnis dan indikatornya.
SKN tahun 2009 telah mengatur adanya rujukan berjenjang. Menurut SKN, ada dua jenis rujukan yaitu rujukan medis dan rujukan kesehatan. Rujukan medis berkaitan dengan pengobatan dan pemulihan (pengiriman pasien, specimen, transfer pengetahuan). Rujukan kesehatan berkaitan dengan upaya pencegahan dan peningkatan kesehatan (sarana, teknologi dan operasional). Namun tidak mudah mengembangkan RS rujukan medis maupun kesehatan. Manajemen RS perlu mendukung sistem tersebut dengan infrastruktur dan sistem yang baik.
Kita bisa belajar dari Mayo Clinic yang merupakan pusat rujukan tidak saja bagi RS-RS di USA melainkan juga di negara lain. Di Mayo Clinic, sudah ada infrastruktur yang memungkinkan bagi RS faskes lain untuk berkomunikasi jarak jauh dengan para ahli (hingga sub/super spesialis) yang ada di Mayo Clinic. Sebelum merujuk pasien, sudah ada sistem yang mampu memastikan bahwa begitu tiba di Mayo Clinic, satu tim klinis sudah siap menangani pasien, demikian juga dengan fasilitas pendukung (akomodasi dan sebagainya). Juga ada infrastruktur untuk continuing education bagi para dokter dan dokter spesialis di RS perujuk, sehingga mereka juga bisa meng-update pengetahuan dan informasi klinis. Terlihat bahwa dari hubungan ini bukan hanya komunikasi mengenai pasien yang ditransfer melainkan juga perkembangan pengetahuan klinis, dimana Mayo Clinic berperan sebagai sumber rujukan referensi bagi profesional (dan institusi) kesehatan lainnya.
Pertanyaan yang masih harus didiskusikan lebih lanjut adalah apakah RS Rujukan Nasional yang dimaksud oleh JKN dan Permenkes meliputi juga hal-hal seperti tersebut di atas? Apakah proses bisnis dan indikator RS Rujukan Nasional akan menuju pemenuhan aspke-aspek tersebut? Apakah penghitungan tarif paket INA-CBGs akan mengakomodir kebutuhan pengembangan RS Rujukan Nasional? (pea)
![]() file presentasi Prof. Laksono Trisnantoro, MSc, PhD
file presentasi Prof. Laksono Trisnantoro, MSc, PhD
[1] http://www.kebijakankesehatanindonesia.net/component/content/article/597-memahami-sistem-kesehatan.html diakses pada 9 Juni 2014
[2] Sistem Kesehatan Nasional, Departemen Kesehatan RI, 2009
[3] Panduan Praktis Sistem Rujukan Berjenjang, Badan Penyelenggara Jaminan Sosial
 |
 |
 |
 |


 Semenjak diimplementasikannya Jaminan Kesehatan Nasional awal Januari lalu, setiap hari kita disuguhi berita heboh mulai dari kepesertaan, pelayanan di tingkat primer, ketersediaan obat, hingga layanan rujukan. Banyak pihak yang berpendapat bahwa BPJS kurang sosialisasi sehingga pasien mengeluhkan birokrasi yang lebih rumit dibandingkan dengan era sebelum JKN dan para pemberi pelayanan mengeluhkan ketidakjelasan prosedur yang harus mereka lakukan. Tidak sedikit pula yang komplain terhadap mutu dan menyalahkan RS atas ketidakefisienan dan ketidakjelasan informasi dalam memberikan pelayanan.
Semenjak diimplementasikannya Jaminan Kesehatan Nasional awal Januari lalu, setiap hari kita disuguhi berita heboh mulai dari kepesertaan, pelayanan di tingkat primer, ketersediaan obat, hingga layanan rujukan. Banyak pihak yang berpendapat bahwa BPJS kurang sosialisasi sehingga pasien mengeluhkan birokrasi yang lebih rumit dibandingkan dengan era sebelum JKN dan para pemberi pelayanan mengeluhkan ketidakjelasan prosedur yang harus mereka lakukan. Tidak sedikit pula yang komplain terhadap mutu dan menyalahkan RS atas ketidakefisienan dan ketidakjelasan informasi dalam memberikan pelayanan. Dari sisi pengelolaan keuangan, OOP akan memberikan kesempatan pada RS untuk memberikan jasa profesional pada staf fungsionalnya sesuai dengan kuantitas pelayanan yang mereka berikan. Semakin banyak pasien yang dilayani akan semakin banyak pula fee yang didapat. Seringkali kualitas pelayanan diabaikan, dokter tidak punya waktu untuk menjelaskan kondisi medis pada pasien hingga pasien benar-benar paham. Suatu kondisi ideal dimana dokter dan pasien menjadi satu tim untuk bersama-sama membahas penyakitnya dan memutuskan terapi yang terbaik sangat sulit terwujud. Dengan menerapkan jaminan kesehatan, pengendalian biaya dilakukan seiiring dengan pengendalian mutu pelayanan.
Dari sisi pengelolaan keuangan, OOP akan memberikan kesempatan pada RS untuk memberikan jasa profesional pada staf fungsionalnya sesuai dengan kuantitas pelayanan yang mereka berikan. Semakin banyak pasien yang dilayani akan semakin banyak pula fee yang didapat. Seringkali kualitas pelayanan diabaikan, dokter tidak punya waktu untuk menjelaskan kondisi medis pada pasien hingga pasien benar-benar paham. Suatu kondisi ideal dimana dokter dan pasien menjadi satu tim untuk bersama-sama membahas penyakitnya dan memutuskan terapi yang terbaik sangat sulit terwujud. Dengan menerapkan jaminan kesehatan, pengendalian biaya dilakukan seiiring dengan pengendalian mutu pelayanan.
 Penerapan sistem pembiayaan kesehatan nasional berdampak pada semakin dituntutnya efisiensi pada dengan tetap mepertahankan mutu pelayanan sesuai dengan standar yang berlaku. Tidak tertutup kemungkinan, RS yang tidak mampu efisien akan collaps dan pada akhirnya tidak mampu bertahan hidup. RS-RS di Indonesia perlu banyak belajar dari kegagalan RS di negara lain. Meskipun banyak faktor eksternal dan internal RS sebagai pembeda, namun ada indikator mutu yang berlaku secara universal. Beckers Hospital Review baru-baru ini merilis laporan berisi
Penerapan sistem pembiayaan kesehatan nasional berdampak pada semakin dituntutnya efisiensi pada dengan tetap mepertahankan mutu pelayanan sesuai dengan standar yang berlaku. Tidak tertutup kemungkinan, RS yang tidak mampu efisien akan collaps dan pada akhirnya tidak mampu bertahan hidup. RS-RS di Indonesia perlu banyak belajar dari kegagalan RS di negara lain. Meskipun banyak faktor eksternal dan internal RS sebagai pembeda, namun ada indikator mutu yang berlaku secara universal. Beckers Hospital Review baru-baru ini merilis laporan berisi  Gunung Kelud di Kediri, Jawa Timur, baru beberapa hari yang lalu memuntahkan jutaan meter kubik material membuat lebih dari 87 ribu warga di sekitar lereng gunung mengungsi. Beberapa daerah seperti Solo (sekitar 180 Km dari Kediri dengan perjalanan darat) dan Yogyakarta (242 Km) diselimuti abu tebal dari erupsi tersebut. Di beberapa tempat di Yogyakarta, ketebalan abu bisa mencapai 3-5 cm, lebih tebal daripada saat erupsi Gunung Merapi tahun 2010 lalu.
Gunung Kelud di Kediri, Jawa Timur, baru beberapa hari yang lalu memuntahkan jutaan meter kubik material membuat lebih dari 87 ribu warga di sekitar lereng gunung mengungsi. Beberapa daerah seperti Solo (sekitar 180 Km dari Kediri dengan perjalanan darat) dan Yogyakarta (242 Km) diselimuti abu tebal dari erupsi tersebut. Di beberapa tempat di Yogyakarta, ketebalan abu bisa mencapai 3-5 cm, lebih tebal daripada saat erupsi Gunung Merapi tahun 2010 lalu.

 Beberapa waktu lalu website
Beberapa waktu lalu website  Hal ini berbeda sekali dengan yang terjadi di Amerika yang juga sedang mengalami proses perubahan pembiayaan kesehatan dengan program yang dikenal sebagai Obama care. Menurut artikel yang dirilis oleh
Hal ini berbeda sekali dengan yang terjadi di Amerika yang juga sedang mengalami proses perubahan pembiayaan kesehatan dengan program yang dikenal sebagai Obama care. Menurut artikel yang dirilis oleh  Operasi salah sisi sebenarnya dapat dicegah. Bahkan. beberapa perusahaan asuransi menerapkan kebijakan klaim tidak akan dibayar jika kasus ini terjadi. Beberapa RS menerapkan sistem time-out, yaitu semua proses pada suatu titik sesaat sebelum operasi dimulai, dihentikan untuk memastikan bahwa semuanya berjalan dengan benar. Setiap anggota tim bedah diminta untuk mengecek dan memastikan apakah sisi yang akan dioperasi sudah benar, identitas pasien sudah benar, dan seterusnya. Sebelumnya, saat pasien masih di ruang persiapan atau bahkan di ruang rawat inap, setiap anggota tim bedah telah diinformasikan mengenai hal tersebut. Saat pasien tiba di ruang operasi semua anggota tim bedah diminta mengecek kesesuaian informasi pasien yang mereka miliki dengan fakta yang ada di hadapan mereka saat itu. Seluruh anggota tim harus memberikan respon. Perawat bedah tidak boleh menyodorkan pisau ke dokter bedah sebelum proses time-out ini benar-benar selesai.
Operasi salah sisi sebenarnya dapat dicegah. Bahkan. beberapa perusahaan asuransi menerapkan kebijakan klaim tidak akan dibayar jika kasus ini terjadi. Beberapa RS menerapkan sistem time-out, yaitu semua proses pada suatu titik sesaat sebelum operasi dimulai, dihentikan untuk memastikan bahwa semuanya berjalan dengan benar. Setiap anggota tim bedah diminta untuk mengecek dan memastikan apakah sisi yang akan dioperasi sudah benar, identitas pasien sudah benar, dan seterusnya. Sebelumnya, saat pasien masih di ruang persiapan atau bahkan di ruang rawat inap, setiap anggota tim bedah telah diinformasikan mengenai hal tersebut. Saat pasien tiba di ruang operasi semua anggota tim bedah diminta mengecek kesesuaian informasi pasien yang mereka miliki dengan fakta yang ada di hadapan mereka saat itu. Seluruh anggota tim harus memberikan respon. Perawat bedah tidak boleh menyodorkan pisau ke dokter bedah sebelum proses time-out ini benar-benar selesai. Berdasarkan prinsip-prinsip di atas, langkah-langkah berikut dilakukan secara bersama-sama:
Berdasarkan prinsip-prinsip di atas, langkah-langkah berikut dilakukan secara bersama-sama: Pada Juni 2011, Medscape Multispecialty mengutip Joint Commission Center for Transforming Healthcare yang mengatakan bahwa adverse event masih terjadi sebanyak 40 kali dalam seminggu di seluruh RS dan klinik di Amerika. Laporan mengenai sentinel events ke Join Commission on Accreditation of Healthcare Organization sifatnya sukarela, maka diperkirakan kasus yang terlaporkan hanya 10% dari yang sebenarnya terjadi. Meskipun upaya untuk mencegahnya sudah dilakukan secara intensif, namun angka ini tidak berubah dalam kurun waktu 10 tahun. Jika Amerika yang memiliki concern terhadap patient safety sangat besar pun masih menghadapi masalah ini, dapat dibayangkan bagaimana dengan negara-negara lain, khususnya negara berkembang, dimana upaya untuk meningkatkan patient safety masih menemui berbagai kendala teknis.
Pada Juni 2011, Medscape Multispecialty mengutip Joint Commission Center for Transforming Healthcare yang mengatakan bahwa adverse event masih terjadi sebanyak 40 kali dalam seminggu di seluruh RS dan klinik di Amerika. Laporan mengenai sentinel events ke Join Commission on Accreditation of Healthcare Organization sifatnya sukarela, maka diperkirakan kasus yang terlaporkan hanya 10% dari yang sebenarnya terjadi. Meskipun upaya untuk mencegahnya sudah dilakukan secara intensif, namun angka ini tidak berubah dalam kurun waktu 10 tahun. Jika Amerika yang memiliki concern terhadap patient safety sangat besar pun masih menghadapi masalah ini, dapat dibayangkan bagaimana dengan negara-negara lain, khususnya negara berkembang, dimana upaya untuk meningkatkan patient safety masih menemui berbagai kendala teknis. Menurut The National Center for Biotechnology Iformation yang mengutip buku Patient Safety and Quality: An Evidence-Based Handbook for Nurses (Hughes RG, editor), penyebab terjadinya operasi salah sisi dapat dikelompokkan menjadi dua bagian, yaitu faktor sistem dan faktor proses. Faktor sistem meliputi:
Menurut The National Center for Biotechnology Iformation yang mengutip buku Patient Safety and Quality: An Evidence-Based Handbook for Nurses (Hughes RG, editor), penyebab terjadinya operasi salah sisi dapat dikelompokkan menjadi dua bagian, yaitu faktor sistem dan faktor proses. Faktor sistem meliputi: Pada Oktober 2012 yang lalu, JCI telah merencanakan untuk meng-update
Pada Oktober 2012 yang lalu, JCI telah merencanakan untuk meng-update






