| Peta Jalan Menuju Jaminan Kesehatan Nasional 2012 – 2019 | |
| Draft KS antara RS dengan BPJS hasil kesepakatan PERSI dengan ASKES |
REPORTASE HARI-3
PRE-CONFERENCE WORKSHOP DAN PLENO 1
13 Desember 2013
Sesi 3.
Sesi terakhir hari ini adalah Pleno 1 dengan tema Governance of Pluralistic Health System. Timothy Evan, pembicara tunggal pada sesi ini, adalah Direktur Health Nutrition & Population, dari Human Development Network, The World Bank. Ia pernah menempuh pendidikan medis di McMaster, pasca sarjana di Harvard University dan doktor dalam bidang agricultural economic di Oxford University .

Gedung Perpustakaan Kampus NUS
Vivian Lin, profesor dari La Trobe University, Australia bertindak sebagai moderator pada sesi ini. Profesor Lin saat ini memegang beberapa jabatan penting di Australia, diantaranya Vice President for Scientific Affairs for the International Union of Health Promotion and Education (IUHPE) serta aktif di banyak agenda internasional terkait dengan health system. Selain itu, ia juga aktif sebagai editor di jurnal internasional maupun di Australia.
Harnessing pluralism for better health in Bangladesh, yang akan dipublikasikan di Lancet pada November 2013, adalah judul makalah Tim Evans. Ia membawa konteks Bangladesh, bagaimana pluralisme dan plucentrisme di sistem kesehatan dan relevansinya terhadap masa depan kesehatan Bangladesh. Tim Evan mulai dengan mereview tercapainya cakupan imuisasi 80% di tahun 1980an ke peningkatan pada human development index, UN MDG award dan good health at “low cost case study” yang mendapat dana dari Rockefeller. Bangladeh menunjukkan kemajuan dalam hal menurunnya angka kematian bayi, khususnya dari kalangan masyarakat tidak mampu. Namun juga banyak masalah misalnya kurangnya tenaga kesehatan (dokter 2x lebih banyak dari perawat), fasilitas kesehatan yang kekurangan tenaga dan peralatan, hingga kebijakan di sektor publik yang masih belum mendukung.

Suasana lingkungan kampus NUS yang hijau dan tertib
Banyak publikasi dari hasil kegiatan di Bangladesh yang dipublikasi di Lancet tahun ini, antara lain mengenai inovasi pada pemberian pelayanan kesehatan di kmunitas, disaster preparedness dan pertumbuhan ekonomi dan hubungannya dnegan stabilitas ekonomi makro. Ini semua menjadi alasan bagi perlunya dilakukan pengembangan lebih lanjut di negara ini.
Menurut Tim Evan, berbagai hal tersebut merupakan pluralisme sistem kesehatanyang melibatkan multiple-stakeholders, adanya sistem adat dan fungsi penting governance.
Menurutnya ada 2 cara pandang terhadap sistem kesehatan, yaitu dari sistem pemerintah yang terstruktur dan birokratis, serta dari non pemerintah yang tak beraturan bahkan hampir tanpa bentuk. Pluralisme juga nampak pada penyedia layanan kesehatan, diman ada dokter, perawat, dokter gigi, sampai dengan pengobat tradisional, dimana masing-masing provider juga berbeda secara usia dan jenis kelamin. Contoh lain dari pluralisme adalah akses terhadap obat-obatan esensial, Penanganan TB secara nasional.
Beberapa solusi yang ditawarkan oleh Tim Evans untuk menghadapi pluralisme tersebut antara lain:
– Kerangka akuntabilitas dan regulasi (harus jelas mana yang benar dan salah, mengembangkan cakupan kolaboratif, kerjasama, merangkul secara kontraktual maupun kompetitif, serta nurturing a right balance throzuh hard ans oft rules
– Sistem Informasi (kinerja semua stakehoder kunci, termasuk sektor privat dan sektor infomal, serta fasilitasi ICT).
– Pengembangan kapasitas (kemapuan untuk menghadapi tantangan abad 21 tergantng pada kemampuan kita dalam mengelola masalah antar-institusi dibandingkan dengan mengelola masalah dalam institusi, mengembangkan kompetensi untuk governance yang pluralistik, serta kurikulum di sekolah-sekolah manajemen, admnistrasi publik dan kesehatan masyarakat sebaiknya pula fokus pada masalah pluralisme ini.
Pada paper ini, Tim Evans menyimpulkan bahwa pluralistik merupakan hal yang alamiah terjadi di Bangladesh. Pendekatan “mengharapkan yang terbaik” tidak akan berhasil, sehingga harus ada manajemen yang aktif untuk mengelola sisem yang sifatnya plural. Oleh karenanya kemampuan untuk mengelolanya harus ditingkatkan. (pea)
 Suasana lingkungan kampus NUS yang hijau dan tertib |
 Para peserta dari Indonesia foto bersama |
Link Terkait:
REPORTASE HARI-3
PRE-CONFERENCE WORKSHOP DAN PLENO 1
13 Desember 2013
Sesi 2.
Acara kemudian dilanjutkan dengan opening remarks oleh Prof. Tan Chorh Chuan, Presiden National University Singapore. Ia adalah seorang dokter ahli ginjal yang ditunjuk menjadi presiden NUH sejak tahun 2008. Ia pernah menjadi dekan Fakultas Kedokteran periode 1997-2000 dan merupakan tokoh kunci Singapore’s Biomedical Sciences Initiative sejak didirikan tahun 2000.

Suasana lingkungan Kampus NUS
Pada pembukaan ini Prof. Tan menyampaikan bahwa tantangan global adalah adanya pertumbuhan urbanisasi yang sangat cepat, perubahan sosial, ekonomi bahkan ada gradasi lingkungan yang semuanya saling berinteraksi dan menimbulkan konsekuensi pada sistem dan pelayanan kesehatan.
Tangled web of health adalah interaksi rumit dari antara isu kesehatan, ekonomi dan social developments. Ini membutuhkan pemikiran, pendekatan, kerjasama dan solusi yang bersifat cross country, cross agency dan trans-nasional. Jadi, TWH harus dikontekstualisasi, karena meruupakan isu global. Apalagi Asia sangat heterogen; GDP bervariasi dari 1000an hingga 60ribuan (Australia), angka harapan hidup dari 60an (Laos, Myanmar, Tibet) hingga 79an (singapura, korea). Transisi epidemiologi sangat tinggi, NCD meningkat, namun Negara berkembang masih berkutat juga dengan penyakit infeksius. Data kematian menunjukan Singapura memiliki angka terendah, umumny aberasal dari NCD, sedangkan Kamboja yang tertinggi dengan jumlah penyebab dari penyakit menular dan tidak menular yang seimbang. Jadi, perlu ada perhatian terhadap equity, pengorganisasian pelayanan kesehatan dan affordability serta kualitas. Beyond science and technology, ada social determinants of health and diseases serta akses pada pelayanan, terapi dan good outcomes serta perilaku di level individual yang harus dipertimbangkan.

Salah satu gedung di lingkungan kampus NUS
Transformasi ini telah menjadi tantangan sekaligus peluang bagi sistem kesehatan di Asia. Menjadi peluang bagi berkembangnya ilmu dan teknologi kedokteran dan pengobatan, kesehatan masyarakat fokus pada area promosi dan pencegahan penyait, yaitu pada kondisi normal dan sebelum terjadinya sakit. Ilmu medis fokus pada setelah terjadinya sakit dan saat sakit berkembang menjadi lebih kompleks. Prof. Tan menawarkan Model Baru: “non-complex” NCD Patients, untuk kasus-kasus yang beum sempat berkembang menjadi kompleks. Menurutnya penting untuk meningkatkan produktivitas tenaga kesehatan. Ia membandingkan bahwa untuk pelayanan kesehatan dan sosial terjadi penurunan produktivitas tenaga kesehatan dibandingkan dengan sektor-sektor lainnya, misalnya disektor manufaktur dan perdagangan.
Akhirnya Prof. Tan juga menyarankan adanya perubahan perilaku individu, komunitas hingga pemberi pelayanan kesehatan. Pada level individu, berubah menjadi “perilaku yang lebih otomatis” untuk lebih sehat. Pada komunitas perlu ada framework yang komprehensif untuk edukasi, public policy, dan lain-lain untuk mempromosikan norma sosial baru untuk perilaku yang lebih sehat. Di level providers, Prof. Tan menyarankan ada perubahan pada sistem keuangan, pembayaran dan aktivitas sosialnya.
“The beginning of wisdom is to call things by their proper name” (Confucius) dikutip oleh Prof. Tan untuk menutup presentasinya. (pea)
Link Terkait:
REPORTASE HARI-3
PRE-CONFERENCE WORKSHOP DAN PLENO 1
13 Desember 2013
Sesi 1.
Pre-conference Workshop kali ini mengangkat tema menciptakan proses sistematik untuk memaksimalkan equity dan akses pada pelayanan kesehatan di Asia: peran health literacy.
 Workshop yang dipandu oleh WHO South-East Asia Region (SEARO) dan Deakin University ini berlangsung di Blok B kompleks Lee Kuan Yew School, National University, Singapura. Ide yang mengemuka dari workshop ini yaitu bagaimana meningkatkan health literacy masyarakat untuk menuju pada derajat kesehatan yang lebih baik. Penting untuk dipahami bahwa health literacy erat kaitannya dengan health promotion. Masalahnya banyak yang menganggap bahwa health promotion adalah “bagaimana mengajari masyarakat untuk hidup lebih sehat”. Hal yang harus dipahami, health promotion adalah bagaimana meningkatkan kemampuan dan kemandirian serta menginspirasi masyarakat untuk mengetahui mana yang lebih baik untuk kesehatannya, dan bagaimana dia dapat meningkatkan kesehatannya sendiri. Ini melibatkan tingkat pemahaman masyarakat terhadap bahasa dan kosa kata (sekor pendidikan), bahkan kemampuan ekonomi masyarakat. Dengan demikian, health promotion adalah every body business, bukan hanya domain sektor kesehatan. Sebagai gambaran, national study di Australia menemukan bahwa 60% penduduknya memperoleh atau memahami health iliteracy.
Workshop yang dipandu oleh WHO South-East Asia Region (SEARO) dan Deakin University ini berlangsung di Blok B kompleks Lee Kuan Yew School, National University, Singapura. Ide yang mengemuka dari workshop ini yaitu bagaimana meningkatkan health literacy masyarakat untuk menuju pada derajat kesehatan yang lebih baik. Penting untuk dipahami bahwa health literacy erat kaitannya dengan health promotion. Masalahnya banyak yang menganggap bahwa health promotion adalah “bagaimana mengajari masyarakat untuk hidup lebih sehat”. Hal yang harus dipahami, health promotion adalah bagaimana meningkatkan kemampuan dan kemandirian serta menginspirasi masyarakat untuk mengetahui mana yang lebih baik untuk kesehatannya, dan bagaimana dia dapat meningkatkan kesehatannya sendiri. Ini melibatkan tingkat pemahaman masyarakat terhadap bahasa dan kosa kata (sekor pendidikan), bahkan kemampuan ekonomi masyarakat. Dengan demikian, health promotion adalah every body business, bukan hanya domain sektor kesehatan. Sebagai gambaran, national study di Australia menemukan bahwa 60% penduduknya memperoleh atau memahami health iliteracy.
Workshop ini menawarkan strategi untuk meningkatkan health literacy masyarakat, yaitu dari aspek individu anggota masyarakat maupun dari aspek health care provider dan sistem kesehatan. Dari individu, pendidikan masyarakat perlu ditingkatkan. Provider perlu juga meningkatkan kemampuan komunikasi.
 Pada akhir sesi ini, pembicara menawarkan kerjasama dalam bidang health literacy bagi siapa saja yang berminat, untuk menjadi:
Pada akhir sesi ini, pembicara menawarkan kerjasama dalam bidang health literacy bagi siapa saja yang berminat, untuk menjadi:
Sementara, topik-topik yang dibahas antara lain:
– chronic disease self-management
– older people living in the community
– maternal and child health
– border health and etnic minority gap
– people with disability (akan didanai secara terpisah)
Peminat dapat menghubungi alamat email berikut untuk mendapatkan informasi lebih lanjut: [email protected] (pea)
 Roy Batterham, narasumber dari Deakin University, Australia |
 Para peserta di sesi 1 pada workshop ini |
Link Terkait:
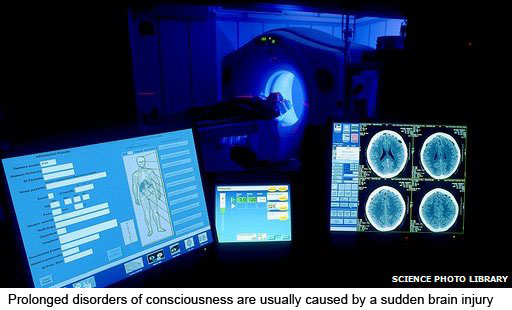
All patients in a coma or vegetative state should have access to specialist care, according to new guidelines.
The Royal College of Physicians is keen to address inconsistencies in the level of resources in hospitals around England and Wales.
Experts also want a patient register to help gauge numbers of patients with prolonged disorders of consciousness, which include coma, vegetative state and minimally conscious state.
There are no official figures on cases.
Derick Wade, professor of neurological rehabilitation at University College London, estimates there are fewer than 10,000 such cases a year but admits there could be more.
| Prolonged disorders of consciousness |
|
A register would track patients and record data to enable services to be planned “in a sensible and coherent way”, he said.
Service inequality
The guidance recommends there should be at least one designated specialist team for assessing people with prolonged disorders of consciousness in each of the 12 healthcare regions in England.
Speaking at the launch of the report in London, Prof Wade said: “I hope that at the end of all this, we’ll reduce the variation across England and Wales where at the moment you can get a brilliant service, a bad service or no service, so that everybody gets a reasonable service at least.”
There is currently not enough capacity in the system to give every patient specialist evaluation and management, but that should be possible in two or three years, said Prof Lynne Turner-Stokes, consultant in rehabilitation medicine at Northwick Park Hospital, London.
| “ |
| None of us ever thinks that this is going to happen to us, and yet it does happen to quite a number of people per year”
Prof Lynne Turner-Stokes, Consultant in rehabilitation medicine |
The new guidelines, the first since 2003, explain who is responsible for making decisions about the care of patients, including end-of-life care.
Decisions about care planning and end-of-life management should be made by the responsible senior clinician on the basis of the patient’s best interests, they state.
However, the guidance urges carers to seek the opinions of the family and other loved ones when deciding on the best course of action.
Anticipating patients’ wishes
In any case where food and drink is to be withdrawn, a decision must be made by a judge of the Court of Protection.
Prof Turner-Stokes said people could help doctors by setting out their wishes in advance in what is called an advance decision to withdraw treatment.
“None of us ever thinks that this is going to happen to us, and yet it does happen to quite a number of people per year,” she said.
“One of the difficulties that we face as clinicians and families, and indeed the courts, is trying to work out what the individual might have wanted, not having that information.”
Dr Peter Carter, chief executive and general secretary of the Royal College of Nursing, said: “This guidance is much needed and has been informed by the nursing experience.
“It provides clarity and in-depth information in terms of treatment as well as emotional support and ethical considerations.”
Dr Tony Calland, chairman of the BMA’s medical ethics committee, added: “We hope the new guidance from the Royal College of Physicians will help clinicians – and those close to people with prolonged disorders of consciousness – to understand better some of the challenging clinical, ethical and legal issues that providing treatment to this very vulnerable group of patients can present.”
Source: bbc.co.uk

TEMPO.CO, Jakarta – Kementerian Kesehatan bakal menggandeng unit pelayanan kesehatan swasta untuk program Badan Penyelenggara Jaminan Sosial yang dimulai pada Januari 2014. Kerja sama dengan pihak swasta ini dilakukan karena di beberapa daerah fasilitas pelayanan kesehatan masih belum mencukupi untuk memulai program BPJS.
“Ada 500 rumah sakit swasta yang siap bekerja sama,” kata Akmal, saat ditemui di kantornya, Kamis, 12 Desember 2013. Dia menambahkan, “Dari 500 itu akan kami seleksi kembali.”
Akmal menjelaskan, rumah sakit swasta yang menjadi rekan penyedia layanan medis berlokasi di kabupaten atau kota. Adapun unit pelayanan medis program BPJS milik pemerintah ada di tingkat kecamatan.
Hingga kini sebanyak 9.500 unit pelayanan medis berupa Pusat Kesehatan Masyarakat dan klinik berpelat merah serta 8.000 dokter telah bersedia menjadi penyedia layanan kesehatan gratis BPJS Kesehatan.
Akan tetapi, sejumlah daerah masih kekurangan tempat tidur. Total kebutuhan untuk menutupnya adalah 11 ribu unit, yang tersebar di 12 provinsi, yaitu Sumatera Barat, Sumatera Selatan, Lampung, Jawa Barat, Jawa Tengah, Jawa Timur, Daerah Istimewa Yogyakarta, Banten, Nusa Tenggara Barat, Nusa Tenggara Timur, Kalimantan Timur dan Sulawesi Selatan.
BPJS kesehatan mulai diberlakukan pada 1 Januari 2014. Warga yang tak mampu akan memperoleh layanan secara gratis karena iuran premi mereka ditanggung negara. Program BPJS ini memberikan pelayanan kesehatan dasar secara gratis kepada 86,4 juta penduduk atau sekitar 35 persen jumlah penduduk Indonesia. Untuk menanggung biaya pelayanan kesehatan itu, pemerintah membayar iuran Rp 19.925 tiap bulan.
Di lain pihak, BPJS Ketenagakerjaan yang berlaku untuk semua pekerja formal akan mulai beroperasi mulai 1 Juli 2015. Mereka berhak mendapat perlindungan dari risiko kerja berupa Jaminan Kecelakaan Kerja, Jaminan Kematian, Jaminan Hari Tua, dan Jaminan Pensiun.
NURUL MAHMUDAH
Sumber: tempo.co
REPORTASE HARI-2
Meeting Group of Public Hospital Governance in Asia Pacific Region: Comparative Country Case Study
12 Desember 2013
 Filipina memiliki kondisi geografis yang mirip dengan Indonesia (terdiri dari banyak pulau meskipun tidak sebanyak Indonesia), sehingga tantangan geografis dan epidemiologis yang dihadapi juga serupa. Selama rentang waktu 1976-2010, peningkatan jumlah RS dan kapasitas tempat tidur (TT) di RS swasta lebih besar dibandingkan dengan RS Pemerintah. Sebagaimana RS pemerintah di Indonesia, tidak semua RS Pemerintah di Filipina mendapatkan otonomi. Dalam studi kasus Filipina, salah satu RS yang dilibatkan dalam penelitian adalah satu-satunya RS milik pemerintah daerah yang mendapatkan otonomi cukup luas. Dampak dari perubahan ini menyebabkan meningkatnya volume kegiatan dan pendapatan RS. Meskipun demikian, RS ini masih mendapatkan subsidi dari pemerintah (provinsi). Gubernur bertindak sebagai Ketua Board untuk menjamin hal tersebut tetap berlangsung. Namun di Filipina ada juga provinsi yang miskin, dimana Pemda tidak mampu men-support RS-nya. Pemerintah pusat kemudian membuat program untuk meningkatkan kapasitas manajerial dan pelayanannya, sehingga terjadi peningkatan kinerja: jumlah pasien meningkat, klaim ke asuransi lebih banyak, dokter mendapat remunerasi lebih baik. Salah satu RS milik pemerintah pusat mengalami overload pasien rawat inap maupun rawat jalan, serta output pelayanan buruk. Reformasi difokuskan pada sistem klaim, dimana RS ini merekrut staf cukup banyak untuk menangani klaim, termasuk tiga orang dokter untuk memantau justifikasi klaim. Meskipun RS ini tidak otonom, namun terjadi peningkatkan kinerja pelayanan, misalnya investasi yang sempat tertunda dapat diselesaikan dan tidak ada lagi masalah kekurangan obat-obatan.
Filipina memiliki kondisi geografis yang mirip dengan Indonesia (terdiri dari banyak pulau meskipun tidak sebanyak Indonesia), sehingga tantangan geografis dan epidemiologis yang dihadapi juga serupa. Selama rentang waktu 1976-2010, peningkatan jumlah RS dan kapasitas tempat tidur (TT) di RS swasta lebih besar dibandingkan dengan RS Pemerintah. Sebagaimana RS pemerintah di Indonesia, tidak semua RS Pemerintah di Filipina mendapatkan otonomi. Dalam studi kasus Filipina, salah satu RS yang dilibatkan dalam penelitian adalah satu-satunya RS milik pemerintah daerah yang mendapatkan otonomi cukup luas. Dampak dari perubahan ini menyebabkan meningkatnya volume kegiatan dan pendapatan RS. Meskipun demikian, RS ini masih mendapatkan subsidi dari pemerintah (provinsi). Gubernur bertindak sebagai Ketua Board untuk menjamin hal tersebut tetap berlangsung. Namun di Filipina ada juga provinsi yang miskin, dimana Pemda tidak mampu men-support RS-nya. Pemerintah pusat kemudian membuat program untuk meningkatkan kapasitas manajerial dan pelayanannya, sehingga terjadi peningkatan kinerja: jumlah pasien meningkat, klaim ke asuransi lebih banyak, dokter mendapat remunerasi lebih baik. Salah satu RS milik pemerintah pusat mengalami overload pasien rawat inap maupun rawat jalan, serta output pelayanan buruk. Reformasi difokuskan pada sistem klaim, dimana RS ini merekrut staf cukup banyak untuk menangani klaim, termasuk tiga orang dokter untuk memantau justifikasi klaim. Meskipun RS ini tidak otonom, namun terjadi peningkatkan kinerja pelayanan, misalnya investasi yang sempat tertunda dapat diselesaikan dan tidak ada lagi masalah kekurangan obat-obatan.
 Vietnam mengalami reformasi keuangan pada RS pemerintah sejak tahun 1994, lima tahun setelah asuransi kesehatan pertama kali diperkenalkan. Tahun 2004 ada peraturan mengenai otonomi keuangan RS pemerintah, dan tahun 2006 dikeluarkan peraturan mengenai otonomi RS dari berbagai aspek secara penuh. Namun demikian, tidak semua RS mendapat otonomi tersebut. Pemberian otonomi pun bertingkat: ada yang rendah, sebagian dan penuh. Pada akhirnya, kebijakan otonomi ini lebih dirasakan manfaatnya oleh RS pusat atau RS yang berada di kota, sedangkan RS yang berada di kota kecil atau kabupaten di remote area kurang merasakan dampaknya. Meskipun demikian, secara keseluruhan kinerja akumulatif dari RS pemerintah menunjukkan peningkatan, baik dari segi utilisasi fasilitas maupun keuangan. Tarif pelayanan klinis ditetapkan oleh Kemenkes, sedangkan tarif pelayanan non klinis dapat ditetapkan oleh RS.
Vietnam mengalami reformasi keuangan pada RS pemerintah sejak tahun 1994, lima tahun setelah asuransi kesehatan pertama kali diperkenalkan. Tahun 2004 ada peraturan mengenai otonomi keuangan RS pemerintah, dan tahun 2006 dikeluarkan peraturan mengenai otonomi RS dari berbagai aspek secara penuh. Namun demikian, tidak semua RS mendapat otonomi tersebut. Pemberian otonomi pun bertingkat: ada yang rendah, sebagian dan penuh. Pada akhirnya, kebijakan otonomi ini lebih dirasakan manfaatnya oleh RS pusat atau RS yang berada di kota, sedangkan RS yang berada di kota kecil atau kabupaten di remote area kurang merasakan dampaknya. Meskipun demikian, secara keseluruhan kinerja akumulatif dari RS pemerintah menunjukkan peningkatan, baik dari segi utilisasi fasilitas maupun keuangan. Tarif pelayanan klinis ditetapkan oleh Kemenkes, sedangkan tarif pelayanan non klinis dapat ditetapkan oleh RS.
Selain akan dibahas pada sub pleno tangal 14 Desember mendatang, hasil studi kasus ini akan dirangkum dan disusun secara lebih sistematis menjadi sebuah buku referensi perbandingan pelaksanaan reformasi di berbagai negara. Para penyusun buku akan bekerja lagi melalui berbagai peer review dan bertemu lagi pada pertengahan tahun depan untuk persiapan penerbitannya.
 Sesi hari ini juga dilengkapi dengan pemaparan materi mengenai “governance”. Antonio Duran (dari India Country Office WHO) mengutip dari buku-buku serial reformasi sistem kesehatan dari health observatory mengenai definisi governance. Ia memaparkan bahwa governance merupakan interaksi komplek di berbagai level sistem kesehatan: nasional (kebijakan, regulasi, ini disebut level makro), institusi (strategi, disebut level meso) dan internal/klinik (manajemen, ini disebut level mikro).
Sesi hari ini juga dilengkapi dengan pemaparan materi mengenai “governance”. Antonio Duran (dari India Country Office WHO) mengutip dari buku-buku serial reformasi sistem kesehatan dari health observatory mengenai definisi governance. Ia memaparkan bahwa governance merupakan interaksi komplek di berbagai level sistem kesehatan: nasional (kebijakan, regulasi, ini disebut level makro), institusi (strategi, disebut level meso) dan internal/klinik (manajemen, ini disebut level mikro).
Kurang lebih ada sembilan atribut governance, yaitu status, organisasi, tenaga kerja, style, tujuan, akuntabilitas, konteks, teknologi, dan batasan-batasan. Oleh karena itu, RS masih akan menghadapi tantangan serius, dimana muncul berbagai faktor eksternal RS yang saling berinteraksi yang kemudian akan mempengaruhi cara-cara RS dalam mengelola sumber daya internalnya dalam rangka upaya meningkatkan kinerja.
Jika melihat pada sejarah reformasi di Eropa, hingga saat ini tidak ada satupun RS pemerintah yang mendapat otonomi penuh. Dengan adanya otonomi, maka pengaruh aspek politik dapat dijaga agar tidak terlalu besar. Dengan demikian, governance dbutuhkan untuk mendelegasikan kewenangan secara efektif pada para penyelenggara pelayanan kesehatan di RS. Hal ini harus diikuti dengan peningkatan kapasitas manajerial, sistem dan proses yang seimbang dengan akuntabilitas eksternal berbasis hasil ditambah dengan adanya kontral internal. Kesemuanya ini bisa berjalan dengan baik apabila didukung pula oleh sistem insentif yang baik sebagai pengakuan terhadap prestasi organisasi dan para pimpinannya. (pea)

Materi:
 New York University College of Nursing researcher and Assistant Professor Abraham A. Brody, RN, PhD, GNP-BC and colleagues reporting in Journal of Palliative Medicine found that initiating a palliative care consult in the emergency department (ED) reduced hospital length of stay (LOS) when compared to patients who receive the palliative care consult after admission.
New York University College of Nursing researcher and Assistant Professor Abraham A. Brody, RN, PhD, GNP-BC and colleagues reporting in Journal of Palliative Medicine found that initiating a palliative care consult in the emergency department (ED) reduced hospital length of stay (LOS) when compared to patients who receive the palliative care consult after admission.
Their study, “Effects of Initiating Palliative Care Consultation in the Emergency Department on Inpatient Length of Stay,” retrospectively reviewed the information from the 1,435 palliative care consults identified through the administrative records system during a four-year period. Half received a consult while in the emergency department. LOS was 3.6 days shorter in the cohort receiving a palliative care consult in the emergency department.
“The ED is a setting for triage, treatment, and determination of subsequent course of care,” said Dr. Brody. “Patients with advanced illness are generally triaged by acuity level and then based on their condition, admitted to the hospital floor, the intensive care unit, or a lower intervention care setting, such as a dedicated palliative care (PC) unit in the hospital. Patient preferences are generally not as highly considered in the ED due to requirements for timely disposition.”
To better match patient wishes with the care received, the team hypothesized that creating a PC pathway in the ED may lead to an improvement in patient-centered care and a decrease in the intensity and invasiveness of care when appropriate. Specifically, the researchers hypothesized that hospitalized patients who receive PC consultation in the ED will have a lower LOS than those whose consultation occurs after admission.
“By providing early palliative care, patient needs are met earlier on, either preventing admission or reducing length of stay and treatment intensity for patients, which reduces costs to Medicare and the government,” said Dr. Brody. “Patients receiving palliative care are less likely to be readmitted as well. Early palliative care can better help patients to have their wishes met, and allow them to return to and stay at home.”
The findings are significant in light of the Affordable Care Act (ACA) which allows Medicare to create a Shared Savings Program, otherwise known as Accountable Care Organizations. These organizations are financially rewarded or at times penalized based on how successful they are in improving the quality of care and reducing costs.
The researchers note that this study is a first step toward fully examining the benefits of PC in the ED on hospital utilization. Further study is needed to examine why changes in LOS occurred, as well as whether there are potential differences in intensive care unit LOS, costs, clinical outcomes, and patient satisfaction outcomes.
Additional study is also needed to examine the best methods for implementation of PC intervention in the ED, especially given the time sensitive nature of ED care and the staffing required to provide PC in such a setting.
Source: medicalxpress.com
 Merdeka.com – Gubernur DKI Jakarta Joko Widodo (Jokowi) meresmikan pembangunan dua gedung baru di RSUD Koja, Jakarta Utara dan RSUD Budhi Asih, Jakarta Timur. Dua gedung baru tersebut digunakan untuk pasien yang menggunakan Kartu Jakarta Sehat (KJS).
Merdeka.com – Gubernur DKI Jakarta Joko Widodo (Jokowi) meresmikan pembangunan dua gedung baru di RSUD Koja, Jakarta Utara dan RSUD Budhi Asih, Jakarta Timur. Dua gedung baru tersebut digunakan untuk pasien yang menggunakan Kartu Jakarta Sehat (KJS).
“Dua rumah sakit ini emang kurang. Harus ditambah lagi,” ujar Jokowi di Koja, Jakarta Utara, Rabu (11/12).
Jokowi menargetkan pembangunan dua gedung rumah sakit tersebut dapat selesai pada akhir tahun 2014. Untuk itu, dia berharap pasien pemegang KJS tidak lagi terlantar di rumah sakit.
Selain itu, RSUD Koja juga akan ada penambahan 384 tempat tidur untuk pasien. Penambahan tersebut terdiri dari penambahan ruang rawat kelas III dari 460 menjadi 754, ruang HCU dari 13 menjadi 47 ruangan, ruang PICU dari 6 ruangan menjadi 26 ruangan, ruang NICU dari 8 menjadi 24 ruangan dan ruang ICU serta ICCU dari 10 tempat tidur menjadi 30 tempat tidur.
Penambahan tempat tidur juga disertai dengan penambahan alat-alat kesehatan dan non kesehatan. Penambahan kapasitas pelayanan yang sama juga berlaku sama di RSUD Budhi Asih, yakni penambahan sarana evakuasi pasien, sarana penunjang seperti dapur pasien, penambahan kapasitas rawat jalan, rawat inap, kamar operasi serta HCU/NICU dari 351 tempat tidur menjadi 506 tempat tidur dan yang terakhir penambahan kapasitas lahan parkir untuk pengunjung RSUD itu.
Sumber: merdeka.com
REPORTASE Hari 1
Group Meeting: Comparative Public Hospital Case Study
11 Desember 2013
 Project Studi komparatif ini diinisiasi oleh Asia Pacific Observatory on Health System and Policies yang bermarkas di Filipina dan diketuai oleh DR. Dale Huntington. Studi dilakukan di tujuh negara terpilih: Indonesia, Filipina, New Zealand, India, Sri Lanka, Thailand dan Vietnam, dari bulan Juli hingga Desember 2013 dengan tujuan untuk membandingkan perkembangan tata kelola RS publik di negara-negara tersebut.
Project Studi komparatif ini diinisiasi oleh Asia Pacific Observatory on Health System and Policies yang bermarkas di Filipina dan diketuai oleh DR. Dale Huntington. Studi dilakukan di tujuh negara terpilih: Indonesia, Filipina, New Zealand, India, Sri Lanka, Thailand dan Vietnam, dari bulan Juli hingga Desember 2013 dengan tujuan untuk membandingkan perkembangan tata kelola RS publik di negara-negara tersebut.
Pusat Kebijakan dan Manajemen Kesehatan (PKMK) FK UGM terpilih sebagai institusi yang melaksanakan penelitian di Indonesia. Studi kasus untuk Indonesia dilakukan di lima RSUD, yaitu RSUD Sleman, RSUD Panembahan Senopati, RSUD Kota Yogyakarta, RSUD Tidar Magelang dan RSUD Meuraxa Banda Aceh. Dalam studi ini, PKMK bekerjasama dengan CHSM (Center for Health Service Management) di Universitas Syah Kuala khususnya untuk menggali data dari RSUD Meuraxa.
Hasil studi kasus dari ketujuh negara yang terlibat akan dipaparkan pada Konferensi Health System in Asia yang akan berlangsung pada tanggal 13-16 Desember, di Gedung Lee Kuan Yew, National University Singapore. Sebagai salah satu bentuk persiapan akhir, sebuah pre-conference-workshop pada tanggal 11 (kemarin) hingga 12 (hari ini) Desember dilakukan untuk mendiseminasi hasil studi diantara para peneliti yang terlibat dan menyusun laporan penelitian yang membandingkan kasus antar-negara.
 Kegiatan workshop di tanggal 11 Desember meliputi presentasi kasus dari setiap negara dan para peserta pertemuan diberi kesempatan untuk menanggapi setiap kasus, mengajukan pertanyaan maupun usulan untuk memperbaiki penyajian hasil penelitian. Pertemuan ini dilakukan di Hotel Regent Singapura. Salah satu hal yang menarik dari pertemuan ini adalah adanya perbedaan definisi “public hospital” atau “RS Publik” yang digunakan oleh Indonesia dibandingkan dengan negara-negara lain. Sesuai dengan UU No. 44/2009, RS Publik dapat dikelompokkan menjadi RS milik pemerintah dan RS milik yayasan. Definisi public hospital, pada umumnya mengacu pada kepemilikan RS, yaitu RS yang dimiliki oleh pemerintah, sedangkan RS Privat adalah RS milik swasta, baik yang sifatnya for-profit maupun not-profit. Kemudian, definisi ini akan dibahas dan disepakati lebih lanjut.
Kegiatan workshop di tanggal 11 Desember meliputi presentasi kasus dari setiap negara dan para peserta pertemuan diberi kesempatan untuk menanggapi setiap kasus, mengajukan pertanyaan maupun usulan untuk memperbaiki penyajian hasil penelitian. Pertemuan ini dilakukan di Hotel Regent Singapura. Salah satu hal yang menarik dari pertemuan ini adalah adanya perbedaan definisi “public hospital” atau “RS Publik” yang digunakan oleh Indonesia dibandingkan dengan negara-negara lain. Sesuai dengan UU No. 44/2009, RS Publik dapat dikelompokkan menjadi RS milik pemerintah dan RS milik yayasan. Definisi public hospital, pada umumnya mengacu pada kepemilikan RS, yaitu RS yang dimiliki oleh pemerintah, sedangkan RS Privat adalah RS milik swasta, baik yang sifatnya for-profit maupun not-profit. Kemudian, definisi ini akan dibahas dan disepakati lebih lanjut.
 India dan New Zealand memiliki sedikit kesamaan dalam pengelolaan RS Publik (pemerintah), dimana ada suatu badan yang menjadi pengelola RS (dapat mengelola lebih dari satu RS). Badan ini yang bertanggung jawab kepada pemerintah. Namun yang menarik dari kasus India adalah tingginya market share RS Privat (lebih dari 70%) dibandingkan dengan RS Pemerintah, menyebabkan India mengalami ketergantungan sangat tinggi pada sektor swasta.
India dan New Zealand memiliki sedikit kesamaan dalam pengelolaan RS Publik (pemerintah), dimana ada suatu badan yang menjadi pengelola RS (dapat mengelola lebih dari satu RS). Badan ini yang bertanggung jawab kepada pemerintah. Namun yang menarik dari kasus India adalah tingginya market share RS Privat (lebih dari 70%) dibandingkan dengan RS Pemerintah, menyebabkan India mengalami ketergantungan sangat tinggi pada sektor swasta.
Kasus Thailand agak sedikit berbeda karena dilatarbelakangi dengan sistem pembiayaan yang lebih kuat. Disini, purchaser organization dapat bertindak juga sebgaai pengontrol mutu layanan RS. Dengan sistem ini, pemerintah yang menentukan kualifikasi dan scope of services RS. Di Sri Lanka, tenaga medis mendominasi sistem kesehatan dan manajemen RS, sehingga sistem yang diterapkan cenderung teknokratis. Berita baiknya, RS pemerintah tidak banyak dipolitisasi disana (bandingkan dengan Indonesia). Presentasi kasus dari dua negara lainnya (Vietnam dan Filipina) akan dilanjutkan hari ini. (pea)
Materi :